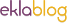-
Par Life Stance Academy le 13 Février 2018 à 08:22
La vitamine K joue un rôle très important dans la synthèse des protéines liées à la coagulation sanguine, de sorte que sa carence peut entraîner, entre autres, un accident vasculaire cérébral.

Vous êtes en train de travailler et soudain, votre nez commence à saigner. Un autre jour, vous êtes en train de mettre vos nouvelles chaussures et vous saignez d’une façon inhabituelle. Vous ne savez pas ce qui se passe, mais le fait est que vous remarquez que ces derniers temps, vous avez eu plusieurs saignements inhabituels. Il s’agit peut-être d’une carence en vitamine K.
Vous avez déjà entendu parler de ce trouble ? Non ? Pourtant, il est assez répandu. Il y a d’autres vitamines plus connues que la vitamine K, bien qu’elle soit aussi nécessaires pour l’organisme que les autres. C’est pourquoi, nous voulons vous la présenter et vous faire connaître les symptômes associés à une faible consommation. Vous nous suivez ?
Quelle est la fonction de la vitamine K ?

Les personnes qui prennent de l’acénocoumarol (Sintrom) sont bien conscientes de l’importance de la vitamine K. Car celle-ci assure une coagulation sanguine correcte. Les personnes qui consomment ce médicament sont interdites de consommer de la vitamine K, puisque l’objectif de ce médicament est de prévenir une densité sanguine excessive.
Ainsi, lorsque votre sang est trop fluide, vous courez le risque d’un saignement incontrôlable aux moments les moins attendus, comme lors d’une visite chez le dentiste, le podologue et autres. Et en fin de compte, vous pouvez même avoir une attaque cérébrale.
Pour éviter cela, il est recommandé de consommer des doses adéquates de vitamine K. La bonne nouvelle, en ce sens, est qu’il y a beaucoup d’aliments qui contiennent de la vitamine K. Pour la trouver, recherchez des aliments de couleur verte.
Quels sont les symptômes d’un faible apport en vitamine K ?
Lorsque vous ne consommez pas la vitamine K dont votre corps a besoin, vous pouvez présenter certains des symptômes suivants :
1. Saignements

Comme mentionné ci-dessus, lorsque votre sang est trop fluide, vous êtes plus susceptible d’avoir des hémorragies. Par exemple, une petite coupure pendant que vous cuisinez pourrait devenir un problème sérieux, car il serait très difficile d’arrêter le saignement.
À cet égard, il est important de vérifier votre taux de vitamine K. N’oubliez pas que si vous allez chez le dentiste ou subissez une intervention chirurgicale même mineure, cela peur occasionner des complications. De plus, vous ne pouvez pas oublier la possibilité d’une hémorragie interne plus ou moins invasive.
Quelle que soit leur gravité, ces problèmes peuvent devenir très graves pour votre santé et votre vie à long terme.
2. Apparition d’hématomes
La manifestation la plus bénigne du saignement est un hématome. Ceci implique l’accumulation de sang suite à un saignement. Cependant, sa fréquence peut représenter un avantage, en ce sens qu’elle peut vous alerter sur votre faible apport en vitamine K.
Il y a des gens qui se plaignent qu’au moindre coup, ils ont un bleu. D’autres prétendent qu’ils ne comprennent même pas pourquoi ils présente des ecchymoses, car ils ne se souviennent pas qu’il leur est arrivé quelque chose qui aurait pu les provoquer. Néanmoins, les ecchymoses apparaissent régulièrement.
Un test sanguin pour mesurer le taux de vitamine K dans l’organisme est recommandé dans le cas de ces symptômes. Un traitement précoce d’une éventuelle carence en vitamine K permettra un contrôle plus rapide de l’affection et donc de ses symptômes.
3. Purpura

Le purpura est une lésion hémorragique de la peau et comprend la prolifération de taches violettes ou rouges dans certaines régions, en raison de l’accumulation de sang dans celles-ci. Contrairement aux ecchymoses, ces taches ne disparaissent pas. Le plus souvent, ils se produisent dans les chevilles, car c’est un endroit critique en termes de circulation.
Si vous souffrez de ce syndrome et s’il est impossible de se débarrasser des taches que vous avez déjà, avec un apport plus élevé de vitamine K, vous les empêcherez de continuer à se reproduire. Cependant, vous devez être conscient qu’ils sont un signe qu’ils peuvent devenir plus sérieux ou se tourner en une affection plus grave.
4. Calcification excessive des articulations
La vitamine K agit comme un conducteur faisant que la vitamine D se retrouve aux bons endroits dans l’organisme. Par conséquent, lorsque votre taux de vitamine K est faible, la vitamine D s’accumule dans les mauvais endroits, comme les articulations et le cartilage.
Qu’est-ce que ça signifie? Trop de calcium dans les articulations rend leur mouvement difficile, tandis que d’autres zones deviennent faibles en raison de l’absence de calcium nécessaire. Si la carence en vitamine K est très prononcée, des douleurs aiguës et un affaiblissement général du système osseux se produiront.
Conclusion
Soyez attentif à l’un ou l’autre de ces symptômes, car bien que la plupart d’entre eux soient bénins, ils constituent un signal. Un avertissement que votre santé peut être en danger. Par conséquent, une fois que vous remarquez l’un ou l’autre de ces symptômes, il est recommandé de consulter votre médecin et de demander un examen à cet égard.
Source : amelioretasante.com
 votre commentaire
votre commentaire
-
Par Life Stance Academy le 12 Février 2018 à 08:58
7 symptômes de problèmes rénaux
Il faut toujours écouter son corps et décoder les signaux qu'ils nous envoie. C'est essentiel pour détecter un trouble de santé et permettre un traitement précoce.

Il y a des symptômes des problèmes rénaux qui nous signalent que quelque chose ne fonctionne pas bien du tout dans notre corps. En cas de doute, la meilleure chose à faire est de vous informer afin que vous puissiez détecter la source du trouble en temps utile afin que vous puissiez aller chez le médecin.
Rappelez-vous que parmi la fonction principale des reins est la filtration de tous les déchets de l’organisme. Une fois filtrés, les déchets sont transformés en urine et expulsés du corps. Ces déchets sont principalement composés de toxines et d’eau.
L’un des problèmes rénaux les plus fréquents survient lorsque le rein cesse de filtrer le sang en raison d’un manque de liquides, en particulier d’eau. En ne buvant pas assez d’eau, les déchets et les toxines du corps sont retenus dans le corps. L’urée et la créatinine s’accumulent dans le corps, ce qui entraîne un état de décompensation organique.
L’insuffisance rénale peut-elle être détectée dès le début ?

Dans certains cas, il y a d’abord plusieurs signes qui vous alertent des problèmes rénaux, mais vous devriez faire attention à chacun d’entre eux. En ce sens, vous pouvez empêcher la maladie de progresser et d’atteindre des stades qui peuvent même être parfois mortels. Surtout si vous souffrez de l’une des maladies suivantes :
- Diabète sucré.
- Des calculs rénaux.
- Hypertension artérielle.
- Insuffisance cardiaque congestive.
Cependant, le diagnostic d’insuffisance rénale est rarement détecté avec certitude d’une manière immédiate. C’est parce que, comme le disent beaucoup de scientifiques, c’est une des nombreuses maladies silencieuses.
Il est donc important d’être attentif aux résultats des examens médicaux de routine. Ils sont destinés à mettre en évidence tout changement, détecter les signaux de l’organisme et éviter les complications. La diminution de la qualité de la fonction rénale en est un exemple.
Signes annonciateurs de problèmes rénaux
1. Changements dans les habitudes urinaires
Parmi les symptômes les plus importants de la néphropathie, on note tout d’abord des changements dans les habitudes d’uriner. Pas spécifiquement dans les caractéristiques physiques des urines, mais plutôt dans le nombre de fois par jour que l’on urine et la quantité des urines elles-mêmes.
Lorsque des problèmes rénaux surviennent, la quantité d’urine augmente habituellement aux premiers stades, puis tend à diminuer. Cela se produit malgré la sensation accrue d’avoir envie d’uriner.
2. Rétention de liquide

La rétention de liquides est un des signes clairs des problèmes rénaux.Elle peut être principalement mise en évidence par le gonflement des jambes, sans avoir réalisé une activité physique qui aurait pu en être la cause, par exemple.
Dans les cas plus avancés, des gonflements légers peuvent également se manifester dans les chevilles, les mains et même le visage. Dans ce cas, il faut recourir à des médicaments pour lutter contre la rétention de liquides, même temporairement.
Portez attention à chacun de ces symptômes de problèmes rénaux.
3. Fatigue extrême
La fatigue et même l’épuisement permanents sont un signe que quelque chose ne va pas bien dans le corps. Ils peuvent donc être un signe de problèmes rénaux.
La rétention d’eau et l’absence d’élimination des déchets et des toxines font qu’une personne ayant des problèmes rénaux est plus sujette à la fatigue.
Avant tout, il est nécessaire de consulter votre médecin pour étudier les causes médicales de la fatigue chronique dans votre cas. Ainsi, il pourra déterminer s’il s’agit bien d’une insuffisance rénale ou si elle provient d’une autre cause.
4. Anémie

L’anémie est également un signe clair de problèmes rénaux possibles. Cependant, toutes les anémies ne sont pas dues à une maladie rénale. Mais si vous en souffrez, il est fortement conseillé de consulter un spécialiste pour déterminer si la cause de votre anémie peut être due à l’apparition d’un problème rénal.
5. Prurit généralisé
Le prurit généralisé, communément appelé démangeaisons sur toute la peau, est l’un des signes clairs de problèmes rénaux. Des démangeaisons sur le corps peuvent indiquer la rétention de toxines.
En d’autres termes, des démangeaisons générales apparaissent après une insuffisance rénale. Par conséquent, les toxines se déposent progressivement et nuisent à la santé. Si vous avez des démangeaisons, faites-y attention et consultez un médecin.
Source : amelioretasante.com
 votre commentaire
votre commentaire
-
Par Life Stance Academy le 9 Février 2018 à 07:57
Un mois avant une crise cardiaque,
le corps vous avertit par ces 8 symptômes
Savoir reconnaître ces signaux à temps peut être essentiel pour prévenir les crises cardiaques et éviter une issue fatale.

Il existe des problèmes de santé très graves. Parmi eux, sans aucun doute, on retrouve les problèmes d’ordre cardiaque.
Parfois, simplement en écoutant votre corps, vous pourriez éviter les problèmes de santé tels qu’une crise cardiaque.
Et même si vous ne le croyez pas, un mois avant qu’elle ne se produise, votre corps commence à vous avertir. Voici les huit symptômes que vous pourrez remarquer.
Si vous êtes dans cette situation, consultez votre médecin dès que possible.
1. Fatigue

La fatigue est un problème que nous pouvons souvent ressentir sans que ce soit un symptôme de quelque chose de si grave. Cependant, nous devons y faire attention. Ce symptôme précurseur d’une crise cardiaque intervient surtout chez les femmes.
On remarquera que c’est un type de fatigue qui n’est pas associé à l’exercice physique ou à l’effort mental. En outre, nous remarquons qu’il augmente à la fin de la journée.
Cela rend même les tâches les plus simples sources d’un véritable effort.
2. Douleur abdominale
Des douleurs abdominales, en particulier dans la partie supérieure de l’abdomen, ainsi que des nausées, même avec un estomac vide ou un gonflement de l’estomac, apparaissent quelques jours avant une crise cardiaque.
C’est parce que les maux d’estomac sont liés à une crise cardiaque. Ce type de douleur s’intensifiera lors de la pratique d’une activité physique.
3. Problèmes de sommeil

Les problèmes de sommeil peuvent également être liés à une maladie cardiaque. L’insomnie est parmi les symptômes d’un risque accru. Généralement, elle sera accompagnée d’anxiété et de mauvaise concentration. Ceci est généralement présent d’avantage chez les femmes.
Si vous avez des problèmes cardiaques, il sera plus difficile de vous endormir. Aussi, vous vous réveillerez la nuit sans raison.
4. Respiration agitée
La respiration agitée est un autre symptôme qui survient un ou plusieurs mois avant l’apparition de la crise cardiaque.
La plupart du temps, elle est accompagnée de vertiges et d’essoufflement. C’est parce que cet aspect rend la respiration difficile.
5. Perte de cheveux

La perte de cheveux accélérée fait partie des symptômes précurseurs de l’arrêt cardiaque. Elle se produit principalement chez les hommes, mais peut également se produire chez les femmes.
Aussi, gardez à l’esprit que cette perte de cheveux est liée à un niveau élevé de cortisol. Lorsque la chute est associée à ce problème cardiaque, elle se produit généralement dans la région de la couronne de la tête.
6. Rythme cardiaque
La fréquence cardiaque interrompue est un autre symptôme que nous ne devrions pas négliger. Dans ce cas, il est plus typique chez hommes, alors que chez les femmes, il est accompagné de panique et d’anxiété.
Ceux-ci apparaissent sans avertissement et peuvent se manifester de différentes manières, telles que les arythmies ou la tachycardie.
- En cas de maladies telles que l’athérosclérose, la tachycardie peut apparaitre après l’exercice physique.
- Habituellement, vous verrez que ces symptômes durent 1 à 2 minutes.
- Dans le cas où ils durent plus de 2 minutes, des vertiges et un sentiment de faiblesse peuvent apparaitre.
7. Transpiration excessive

La transpiration excessive, de jour comme de nuit, est également un symptôme lié à une crise cardiaque. Ce signal est plus fréquent chez les femmes.
Faites attention car beaucoup de femmes pensent qu’elles ont des signes de ménopause. Cependant, cela se produit également chez les hommes.
C’est une sueur froide et gluante, très semblable à celle que nous avons quand nous attrapons un rhume. Elle apparait indépendamment de la température ou de l’activité physique que la personne effectue.
Cette transpiration est si forte que, si nous allons au lit, nous verrons à quel point le matin les draps sont mouillés.
8. Douleur dans la poitrine
Le type et l’intensité de la douleur thoracique sont très différentes entre les hommes et les femmes.
Par exemple chez les hommes, c’est un symptôme très fréquent, mais chez les femmes, ce symptôme est observé dans seulement 30% des cas.
- Ce type de douleur dans la poitrine peut provenir des bras. Généralement, elle part du bras gauche, même si ce n’est pas toujours le cas.
- La douleur dans la mâchoire inférieure, la gorge, les épaules, le cou et l’estomac est également fréquente.
Source : amelioretasante.com
 votre commentaire
votre commentaire
-
Par Life Stance Academy le 8 Février 2018 à 09:06
Qu’est-ce que la gastro-entérite ?
La gastro-entérite est un tableau clinique qui se traduit par des diarrhées et des vomissements à la suite d'une inflammation du tractus gastro-intestinal.

La gastro-entérite est un syndrome qui survient avec des diarrhées et des vomissements provoqués par une inflammation du tractus gastro-intestinal.
En plus de ces symptômes, peuvent survenir des douleurs abdominales et des crampes, et les cas les plus sérieux peuvent engendrer une grave déshydratation.
La cause la plus fréquente de gastro-entérite est d’origine infectieuse. En ce sens, les micro-organismes les plus courants sont les virus chez les enfants et les bactéries chez les adultes.
Qui cela affecte-t-il ?

La gastro-entérite est l’un des syndromes les plus courants actuellement, et compte entre 3 et 5 milliards de cas par an. C’est l’une des principales raisons de consultation dans les pays développés, ce qui entraîne un coût économique très élevé.
Le plus grand risque d’infection se produit pendant la saison des pluies ou en hiver, en raison de la diminution de la qualité de l’eau.
Elle peut affecter n’importe quelle personne, mais le groupe le plus touché est celui des enfants, en particulier ceux de moins de 5 ans, car les adultes développent une immunité acquise.
Les pays en développement ont un taux d’incidence élevé du syndrome. Cela est souvent dû au choléra, car il existe de nombreuses zones oùl’hygiène est rare et les eaux contaminées, avec un risque élevé d’épidémies.
Causes de la gastro-entérite

Comme mentionné ci-dessus, les virus et les bactéries sont les principales causes du syndrome, bien qu’il existe des cas de gastro-entérite provoqués par des parasites. Il y a un plus faible pourcentage de cas dus à des causes non infectieuses, telles que la maladie de Crohn ou l’intolérance au lactose.
Virus
- Rotavirus
- Norovirus
- Adénovirus
- Astrovirus
Le rotavirus est le principal agent infectieux chez les enfants, étant également le risque d’infection très élevé en raison du manque d’immunité et de la faible hygiène de ceux-ci.
Chez les adultes, la principale cause est le norovirus, en particulier en Amérique.
Les virus sont responsables de plus de 70% des diarrhées infectieuses pendant l’enfance, car les enfants n’ont pas un système immunitaire aussi compétent que les adultes.
Bactéries
- Escherichia Coli
- Campylobacter jejuni
- Salmonella
- Clostridium difficile
- Vibrio cholerae
Les bactéries provoquent souvent une gastro-entérite due à la contamination des aliments. Si les aliments sont conservés à température ambiante, les bactéries prolifèrent et les risques d’infection augmentent.
Le Campylobacter jejuni contamine spécialement la viande crue ou pas suffisamment cuite.
Le choléra est une maladie causée par le virus Vibrio cholerae, transmise par des aliments et / ou de l’eau contaminés. Le choléra est une cause majeure de gastro-entérite, en particulier dans les pays d’Afrique et d’Asie.
L’utilisation d’antibiotiques, favorise parfois également l’apparition de la gastro-entérite. L’une des causes de la diarrhée chez les personnes âgées et chez les patients hospitalisés est une infection due au Clostridium difficile.
Comment se transmet-elle ?
La transmission peut être provoquée par divers mécanismes, le plus commun étant par contact physique avec des personnes infectées, ainsi que par l’eau ou des aliments contaminés.
Le plus grand risque d’infection se manifeste pendant la saison des pluies ou en hiver, en raison de la diminution de la qualité de l’eau.
La transmission est également associée à une mauvaise hygiène et à des situations de malnutrition, qui surviennent généralement chez les enfants. Cependant, les causes de la gastro-entérite sont si diverses qu’il est impossible de définir une seule méthode de transmission.
Temps d’incubation et période de contagion

Les symptômes de la gastro-entérite apparaissent généralement 1 à 3 jours après la contraction de l’infection.
La durée de la gastro-entérite est variable, les diarrhées et les vomissements disparaissent habituellement entre les 3 et 8 premiers jours. Cependant, si elle n’est pas traitée correctement, la diarrhée peut devenir chronique.
D’autre part, il convient de noter que les adultes peuvent développer une tolérance, de sorte qu’ils peuvent être porteurs de certains agents infectieux et ne pas avoir d’infection. En d’autres termes, les individus peuvent continuer d’être atteints après la période symptomatique, ce qui implique de prendre des précautions.
Les symptômes de la gastro-entérite
- Vomissements
- Diarrhée : Lorsque la cause est bactérienne, du sang peut apparaître dans les selles.
- Douleur abdominale
- Crampes
La gastro-entérite virale s’accompagne également de fièvre, de fatigue et de douleurs musculaires.
Complications
La complication la plus fréquente de la gastro-entérite est la déshydratation, conséquence de la diarrhée. La déshydratation est classée comme légère (<5%), modérée (5 – 9%) et grave (> 10%). Dans la déshydratation modérée et grave apparaissent les yeux enfoncés, le manque de larmes et la bouche sèche, en outre, l’individu est moins actif et la turgescence cutanée est déficiente.
Diagnostic différentiel
- Volvulus
- Diabète
- Appendicite
- Maladie cœliaque
- Intoxication alimentaire
- Abus de l’apport laxatif
- Maladie inflammatoire de l’intestin
Le diagnostic de gastro-entérite est clinique, il est donc nécessaire d’exclure d’autres pathologies.
Traitement

Le traitement de la gastro-entérite se base principalement sur la réhydratation et une bonne nutrition. Il est déconseillé d’administrer des boissons avec du sucre car elles pourraient aggraver la diarrhée.
La réhydratation sera effectuée au moyen de sels de réhydratation oraux ou avec de l’eau pure, au cas où les premiers ne soient pas disponibles.
Il est recommandé de maintenir le régime alimentaire normal, en diminuant la consommation de sucres et en augmentant l’apport de probiotiques. Certains cas de gastro-entérites peuvent être traités par des antiémétiques, des antibiotiques et des antispasmodiques, mais ils sont exceptionnels.
Prévention et vaccination
Les principales mesures préventives sont une bonne hygiène et la consommation d’eau et d’aliments non contaminés. Se laver les mains réduit l’incidence de la gastro-entérite jusqu’à 30%.
Actuellement, des programmes de vaccination contre le rotavirus sont en cours et sont très efficaces dans le monde entier.
Pour rester hydrater si vous souffrez d’une gastro-entérite, il est fondamental de boire beaucoup de liquide et de suivre un régime à base de purées, de veloutés et de soupes. votre commentaire
votre commentaire
-
Par Life Stance Academy le 7 Février 2018 à 10:19
Une ligne noire sur vos ongles peut être un signe de cancer.
Le saviez-vous ?
Les lignes noires sur les ongles sont considérées normales chez les personnes âgées de plus de 20 ans. Toutefois, si vous remarquez une tâche inhabituelle, il est préférable de consulter un spécialiste.

Tous les combien faites-vous des manucures ? Jean Skinner est esthéticien à Uckfield, East Sussex (Royaume-Uni), et il a partagé son histoire.
Un jour, une des ses clientes lui a demandé d’appliquer une couleur sombre sur ses ongles afin de cacher une ligne noire transversale.
Skinner lui a alors recommandé de se rendre chez le médecin, sachant que certaines fois les symptômes d’un cancer se manifestent de cette façon.
Le diagnostic a confirmé qu’il s’agissait d’un mélanome unguéal, un cancer important de la peau.
Ce type de tâches sombres et bleues n’apparaissent pas seulement sur les ongles. Leur taille, leur couleur et leur forme peuvent également varier.
Il est important de signaler que ce type de tâches n’est pas toujours un signe de cancer. Leur apparition peut survenir dans les situations normales suivantes :
- la consommation de médicaments – certains médicaments ont pour effets secondaires la pigmentation des ongles, laquelle apparaît au bout de plusieurs jours de traitement
- la grossesse – il est possible que lors d’une grossesse des tâches marrons apparaissent sur les ongles, lesquelles sont sans graves conséquences
- les infections – l’apparition de champignons sur les ongles provoque un changement de couleur
- les hématomes – si vous observez un mélange de marron et de points rouges, il s’agit probablement de la conséquence d’un coup.
Quand dois-je m’inquiéter ?
Bien que cela soit peu fréquent, le mélanome unguéal peut apparaître chez les enfants.
La largeur de la ligne est supérieure à 4 mm, et plusieurs tons de marron la composent. Elle n’est pas unicolore.
La ligne change à mesure que le temps passe, et, généralement, la peau qui entoure l’ongle est également sombre.
Dans la plupart des cas, le mélanome unguéal affecte un seul ongle. Toutefois, il y a des symptômes qui peuvent se manifester dans d’autres zones du corps, telles que les doigts de pied ou le cuir chevelu.
À quel point est-ce dangereux ?

Le mélanome est considéré comme étant la tumeur qui affecte le plus agressivement la peau, car il se propage de manière accélérée dans les autres organes, même dans des organes éloignés, tels que l’intestin grêle, les yeux, le cerveau et même le coeur.
Le traitement

Il existe différentes façons de traiter un mélanome sur la peau. Tout dépend de l’état de la tumeur au moment du traitement, et des conditions physiques du patient.
Voici quelques-uns des traitements :
- la radiothérapie – cette méthode permet d’éviter que les cellules cancérigènes continuent de croître ; c’est un traitement local, c’est à dire qu’il concerne seulement la zone où se trouve le mélanome
- la chirurgie – cette technique est la plus utilisée, car elle extirpe la tumeur et le tissu qui se trouve autour afin d’éviter qu’elle se propage pas dans les zones avoisinantes
- la chimiothérapie – cette méthode est utilisée lorsque la tumeur s’est propagée dans d’autres parties du corps ; le patient se voit administrer une combinaison de médicaments
- l’immunothérapie – l’objectif de ce traitement est d’augmenter les défenses du système immunitaire.
La prévention

Une des principales causes de l’apparition d’un mélanome est le manque d’attention lors d’une exposition aux rayons du soleil.
Afin de protéger sa peau, il faut prendre en compte les recommandations suivantes :
- ne pas s’exposer entre 12 h 00 et 16 h 00
- utiliser de la crème solaire tous les jours, et appliquer de la crème une demi-heure avant de s’exposer (surtout si vous allez à la piscine ou à la plage)
- boire au moins deux litres d’eau, car le soleil déshydrate beaucoup le corps et il est nécessaire de réguler la température
- éviter le bronzage, car les rayons UVA accélèrent le vieillissement de la peau et augmente le risque de cancer de la peau
- observer sa peau, et prêter attention à toute irrégularité telle qu’un grain de beauté qui change de taille ou de couleur. Ne laissez pas passer les signes !
Écoutez votre corps !
Il est très fréquent qu’un mélanome soit pris pour une maladie bénigne telle que l’onychomycose ou un hématome commun, et, par conséquent, il est fréquent que la maladie soit diagnostiquée à l’état avancé.
Pour des questions de santé, évitez l’auto-médication, et rendez-vous chez le dermatologue dès lors que vous remarquez une irrégularité sur la peau. C’est la seule façon d’obtenir un diagnostic correct et un traitement adéquat.
La prévention réduit la mortalité.
Source : amelioretasante.com
 votre commentaire
votre commentaire
-
Par Life Stance Academy le 6 Février 2018 à 07:33
Buvez-vous suffisamment d’eau ? Découvrez-le avec ces 7 signes
Pour éviter les problèmes de santé et maintenir une hydratation optimale, il est fondamental de boire entre 6 et 7 verres d'eau par jour. La consommation de fruits et de légumes est aussi un moyen de s'hydrater.

Une bonne consommation d’eau journalière est l’une des habitudes saines que tout le monde devrait adopter dans sa routine quotidienne.
Ce liquide, qui est la base de nos boissons, joue un rôle très important pour la santé de par son intervention dans les fonctions de tous les organes.
Son absorption dans le corps optimise la circulation, améliore le processus d’oxygénation cellulaire et contribue à conserver les tissus en bon état.
De plus, l’eau est essentielle aux processus de désintoxication réalisés par les systèmes excréteurs du corps, car elle s’unit aux déchets pour faciliter leur élimination.
Malheureusement, beaucoup d’entre nous ne consommons pas d’eau en quantité suffisante, et, par conséquent, l’organisme doit multiplier ses efforts pour remplir correctement ses fonctions.
Bien qu’au début nous ne les remarquions pas, les symptômes de la déshydratation se manifestent peu à peu.
Il est alors primordial de reconnaître ces signes, et une fois ces signes identifiés, d’augmenter sa consommation d’eau le plus rapidement possible.
Découvrez quels sont ces signes !
1. La constipation

La constipation est un trouble digestif qui se caractérise par l’incapacité ou la difficulté à éliminer les selles.
Cela entraîne une réaction inflammatoire dans l’intestin, réaction qui modifie l’activité des bactéries saines.
La constipation peut être due à de mauvais choix alimentaires, ou bien à une faible consommation d’eau.
Le liquide agit comme un lubrifiant intestinal, lequel facilite alors le transport des déchets jusqu’à leur élimination.
2. La peau sèche
Les premiers signes de déshydratation sont visibles sur la peau qui présente alors un aspect sec et opaque.
Il est vrai que ces symptômes peuvent être la conséquence de facteurs externes, mais il ne faut pas ignorer le fait que le manque de liquides est l’une des causes principales.
L’eau participe à une circulation correcte du sang par les veines, participation essentielle pour maintenir une production optimale des huiles dans la peau.
Sans eau, les cellules de la peau sèchent peu à peu et le processus de régénération est inexistant.
3. La langue et la bouche sèches

Le manque d’eau dans l’organisme peut provoquer une sècheresse buccale en raison de la réduction de la production de salive.
Cela se manifeste généralement par une sensation de soif constante qui, en général, s’atténue au moment de consommer de l’eau dans son état naturel.
4. Les poches et les cernes
Une autre conséquence esthétique liée à une faible consommation d’eau de façon quotidienne sont les poches et les cernes qui se forment dans le contour des yeux.
Ces symptômes sont dus à la déshydratation, laquelle génère la rétention de liquides et l’inflammation.
La faible quantité d’eau interfère dans l’activité du système circulatoire, empêchant que le sang oxygène les cellules de manière appropriée.
À cela, s’ajoute la rétention des toxines, ce qui inévitablement affecte la santé cutanée.
5. Les douleurs musculaires

La faible consommation de liquides sains tels que l’eau est un facteur qui influence la récurrence des douleurs musculaires.
L’eau est un facteur essentiel pour équilibrer les électrolytes du corps, des substances qui régulent la santé musculaire.
Les muscles doivent rester bien hydratés afin de conserver leur force et d’éviter leur inflammation.
6. Les migraines
L’apparition de migraines a un très grand rapport avec le manque d’eau dans l’organisme.
La déshydratation affecte le processus d’oxygénation des cellules ainsi que la circulation des nutriments, ce qui augmente le stress et la tension dans le crâne.
Les liquides sont nécessaires pour que le système nerveux fonctionne bien, ainsi que l’activité hormonale.
7. Des changements dans l’urine

Il n’est pas nécessaire de faire des examens d’urine pour détecter une déshydratation de l’organisme, et constater que ce dernier a besoin de liquides d’urgence.
Analyser ses habitudes de miction suffit pour constater un manque éventuel d’eau, lequel affecte les reins.
Ces changements dans l’urine sont les suivants :
- une envie d’uriner moins fréquente
- une urine très jaune
- une odeur plus forte qu’habituellement
- une envie d’uriner présente sans que rien ne se passe
- des infections urinaires qui se multiplient de façon alarmante
Vous avez ces symptômes ? Si c’est le cas, il est préférable que vous commenciez à boire plus d’eau pendant la journée.
Assurez-vous de boire entre 6 et 8 verres par jour, et de consommer des aliments hydratants tels que les fruits et les légumes.
Source : amelioretasante.com
 votre commentaire
votre commentaire
-
Par Life Stance Academy le 2 Février 2018 à 08:42
Dites adieu aux gencives inflammées avec ces remèdes naturels
Une bonne hygiène bucco-dentaire, c'est prendre un grand soin de ces dents et de ses gencives, mais aussi se rendre chez le dentiste, au moins une fois par an, pour effectuer un nettoyage professionnel afin d'éviter les problèmes.

L’inflammation des gencives est l’une des affections parodontales les plus fréquentes en consultation dentaire. Cette affection est connue sous le nom de gingivite et est habituellement causée par une mauvaise hygiène buccale.
Les bactéries et les microbes qui colonisent normalement notre bouche se multiplient lorsque nous ne prêtons pas suffisamment attention à notre hygiène dentaire.
L’inflammation causée par une surpopulation bactérienne détériore les tissus de soutien des dents. Si elle n’est pas traitée à temps, elle risquez de provoque leur décollement.
C’est ce qu’on appelle la parodontite.
Les gencives gonflées causent de la sensibilité et de la douleur dans la mâchoire. Elles deviennent rouges et, dans la plupart des cas, saignent légèrement.
En revanche, une bonne santé bucco-dentaire, et plus particulièrement celle de nos gencives, peut être rétablie si nous appliquons les recommandations ci-dessous.
Remèdes pour la guérison des gencives inflammées
Il y a une variété de remèdes pour atténuer cette affection. Voici donc ceux que nous considérons les plus rapides et les plus efficaces.
Aloe vera

L’aloe vera est une plante millénaire. Depuis, toujours, l’efficacité de ses pouvoirs curatifs pour d’innombrables maladies est un fait reconnu.
Grâce à ses propriétés antifongiques, anti-inflammatoires, antibactériennes et cicatrisantes, l’aloe vera est un remède idéal pour combattre les effets de la gingivite.
Comment l’utiliser ?
- Frottez un peu de gel d’aloe vera sur les gencives enflées 3 ou 4 fois par jour.
- Au bout d’une semaine, vous constaterez l’évolution positive de l’inflammation.
Le clou de girofle
Cette fameuse épice utilisée pour accommoder nos aliments a des propriétés anesthésiques et antibactériennes. De plus, elle contient des flavonoïdes, une substance utilisée comme antibiotique.
Tout cela en fait le compagnon idéal de l’hygiène bucco-dentaire.
Ingrédients
- 5 clous de girofle
- 1 tasse d’eau (250 ml)
Comment l’utiliser ?
- Préparez un bain de bouche en plaçant 5 clous de girofle dans une tasse d’eau chaude.
- Puis, laissez refroidir avant utilisation.
Eau salée

Ce remède pour traiter les gencives inflammées était un des favoris de nos grands-mères. De tous temps, l’eau salée a été utilisée pour dégonfler toute la cavité buccale.
Comment l’utiliser?
- Préparez un mélange d’eau salée, puis faites des gargarismes avant et après le brossage.
- Cela fonctionne mieux si vous utilisez du sel marin.
Bicarbonate de sodium
Cet remède que la nature nous offre devrait avoir une place particulière dans nos maisons. Le bicarbonate est indispensable pour résoudre une grande variété de problèmes de santé.
Grâce à son alcalinité, il prévient la prolifération des bactéries dans la bouche et neutralise les acides produits par les aliments ingérés.
Comment l’utiliser ?
- Utilisez du bicarbonate de sodium pour guérir la gingivite en faisant une pâte à base de ce produit et quelques gouttes d’eau.
- Massez la gencive infectée avec ce remède une fois par jour.
Sel et gingembre

Un autre produit utilisé pour traiter l’inflammation des gencives est le gingembre. Car cette racine particulière de saveur épicée possède des propriétés anti-inflammatoires et antioxydantes qui servent notre santé.
Ingrédients
- Un petit morceau de gingembre
- Une pincée de sel
Comment l’utiliser ?
- Prenez un morceau de gingembre et triturez-le jusqu’à ce qu’il ait une consistance molle.
- Ajoutez du sel et, si nécessaire, quelques gouttes d’eau pour obtenir la consistance d’une pâte.
- Utilisez le mélange obtenu pour masser la zone inflammée.
- Massez pendant une minute et répétez 3 fois par jour.
Autres considérations
Les gencives enflées endommagent les tissus qui entourent les dents, provoquant une mauvaise haleine et, dans certains cas, la perte des dents.
De plus, Les saignements causés par cette affection peuvent devenir un terrain fertile pour les microbes et les bactéries opportunistes. Par conséquent, cela peut entraîner des infections graves et la propagation à d’autres dents.
Il existe certaines prédispositions cliniques pour qui souffre souvent de gencives inflammées. Il faut aussi noter que certaines maladies qui s’attaquent au système immunitaire, associées à une mauvaise alimentation, peuvent augmenter le risque de souffrir de cette pathologie.
Par conséquent, il est important d’inclure les fibres dans votre alimentation quotidienne en mangeant des céréales et des graines.
- Il est également important de consommer des légumes verts comme le brocoli et les asperges, qui sont une source importante d’acide folique et de vitamine C.
- Il faut également éviter le sucre raffiné et les farines blanches. Car ces aliments favorisent la croissance bactérienne et nuisent à votre santé bucco-dentaire.
- L’utilisation d’appareils dentaires, de prothèses amovibles ou de dispositifs de retenue peut aussi nuire à l’hygiène bucco-dentaire. Il est alors impératif de prendre des mesures sérieuses et d’approfondir les soins.
Des visites régulières chez le dentiste pour un nettoyage professionnel deux fois par an aideront également à prévenir les complications.
Source : amelioretasante.com
 votre commentaire
votre commentaire
-
Par Life Stance Academy le 1 Février 2018 à 08:33
Qu’est-ce que la maladie de Huntington ?
La maladie de Huntington est un trouble neurodégénératif grave qui, aujourd'hui, mène irrémédiablement à la mort.

La maladie de Huntington est un trouble neurodégénératif héréditairecaractérisé par l’apparition de symptômes moteurs, cognitifs et psychiatriques. Elle débute vers l’âge de 30 ou 40 ans, avec une progression plus ou moins rapide vers la mort.
Les autres noms donnés à cette maladie sont « le mal de Huntington » et « la chorée de Huntington »; ce dernier terme désigne le type d’altérations motrices typiques de la maladie, les mouvements choréiques.
Comment se transmet la maladie de Huntington ?
La maladie de Huntington est dite de transmission autosomique dominante, c’est-à-dire que le gène modifié « a plus de force » que le gène non altéré. Ainsi, la transmission d’un seul exemplaire défectueux de l’un ou l’autre des parents fera développer la maladie.
D’autre part, le terme « autosomique » indique que l’altération ne se trouve pas sur les chromosomes sexuels. En fait, l’altération génétique responsable de la maladie se trouve sur le chromosome 4. Pour mieux comprendre cela, voyons l’exemple suivant :
Dans un couple formé d’un homme atteint de la maladie de Huntington et d’une femme sans cette maladie, l’enfant aura les deux copies du gène normal, alors qu’il aura muté chez au moins un des deux.
Et s’ils ont un enfant? Il y aura 50 % de chances que le gène sain du père rejoigne l’un des gènes de la mère. Dans ce cas, l’enfant n’héritera pas de la maladie. Et d’autre part, il y a 50% de chances que l’enfant hérite du gène muté. Dans ces cas, il développera la maladie.
Il est à noter que dans la maladie de Huntington, la pénétrance est d’environ 95 %. Cela signifie que presque toutes les personnes présentant un allèle muté développent des symptômes de la maladie.
Quelle est la cause ?

Elle est due à l’expansion anormale du trinucléotide CAG, dans le gène de l’huntingtine, situé sur le chromosome 4. Dans la plupart des cas, jusqu’à 39 copies sont produites, ce qui est révélateur de la maladie. La mutation entraîne l’apparition d’une protéine huntingtine mutante, qui provoque des lésions neurologiques directes et indirectes.
Évolution de la maladie de Huntington
La maladie fait généralement ses débuts entre 30 et 40 ans dans la plupart des cas. Pourtant, il y a des cas où la maladie se développe pendant l’enfance ou l’adolescence. D’autre part, il existe également des preuves de l’évolution de la maladie chez les personnes de plus de 55 ans. En somme, l’âge auquel les premiers symptômes apparaissent est variable.
La chorée de Huntington évolue lentement, mais inexorablement, vers la mort. Au cours de sa progression, plus d’un type de symptômes ou d’autres peuvent prédominer, selon la personne.
Premières manifestations cliniques

Les premières manifestations cliniques ne sont pas particulièrement frappantes. L’insomnie, l’agitation, l’anxiété et même de petites altérations du comportement peuvent se produire. Les mouvements irréguliers de la main et du pied (coups soudains sur des objets) et les tremblements sont typiques de cette étape.Progression de la maladie
Au fur et à mesure que la maladie progresse, les symptômes moteurs sont de plus en plus prononcés et difficiles à contrôler.
- Mouvements choréiques. Il s’agit de mouvements involontaires des extrémités, ni rythmiques ni réguliers, bien qu’ils puissent vaguement se rappeler la danse. Ils s’aggravent avec le temps, empêchant la personne de développer ses activités quotidiennes.
- Bradicinémie, c’est-à-dire la lenteur à initier et développer des mouvements volontaires.
- Dysarthrie. Difficulté à articuler les mots et les sons.
A ces problèmes s’ajoutent les altérations cognitives et psychiatriques. D’une part, sur le plan cognitif, diverses fonctions peuvent être modifiées. Entre autres problèmes, on peut distinguer:
- Troubles du langage, avec difficulté à répéter, nommer, former des phrases complexes. Ces problèmes, comme les troubles moteurs, commencent très légèrement, presque imperceptiblement, à progresser.
- Modifications dans la capacité de s’organiser et d’exécuter des tâches. Des problèmes surgissent également dans la reconnaissance et le traitement de ses propres émotions et de celles des autres.
- Difficultés dans l’orientation spatiale. Il est relativement fréquent que les patients entrent en collision avec des objets (coins, tables, etc.).
Enfin, les troubles psychiatriques sont presque constants et peuvent être présents même avant l’apparition des premiers symptômes de la maladie. Parmi ceux-ci, l’anxiété et la dépression sont très fréquentes, principalement associées à l’évolution de la maladie. Des formes de psychose et d’apathie peuvent aussi apparaître…
Phase finale de la maladie

Dans la phase finale de la maladie, il y a une perte totale de fonctionnalité. Les patients atteints de la maladie de Huntington à un stade avancé ont besoin de soins 24 heures sur 24. A ce stade, les malades sont incapables de communiquer ou même de penser, sauf pour de brefs moments de lucidité.
Bien que la chorée dans ces cas ait habituellement disparu, elle est remplacée par la rigidité et la bradykinésie. Ils ont besoin d’aide pour se nourrir, de sondes vésicales, entre autres. A ce stade, le risque de pneumonie par aspiration est très élevé. La mort provient habituellement de complications de la maladie ou de suicide.
Diagnostic
Le diagnostic de cette maladie, comme dans d’autres, doit être fait selon un entretien avec le patient, avec examen physique (avec une attention particulière à l’examen neurologique). En même temps, il faut évaluer les antécédents cliniques, en particulier les antécédents familiaux.
D’autre part, une évaluation psychiatrique est nécessaire, ce qui aidera le médecin à explorer davantage la santé émotionnelle du patient et de déterminer les difficultés possibles.
Des études génétiques sont également nécessaires. Ils doivent être effectués si le patient présente des symptômes moteurs typiques de la maladie. Le résultat de ces tests doit être communiqué au patient, en recommandant que la famille soit également informée, compte tenu des implications.
Traitement
Actuellement, il n’existe aucun traitement pour guérir la maladie. Le traitement vise à agir sur les symptômes et à améliorer la qualité de vie de ces patients. A cet égard, il est essentiel que les patients, leur famille et leurs aidants reçoivent un soutien psychologique.
Des médicaments comme la tétrabénazine, qui réduit les mouvements choréiques, sont utilisés pour traiter les problèmes de mouvement, toutefois, ils peuvent aggraver les troubles psychiatriques. Pour traiter les aspects psycho-émotionnels du patient, on emploie :
- Des antidépresseurs
- Des anxiolytiques
- Des stabilisateurs d’humeur
Il convient de noter que certains médicaments comme l’halopéridol ont également des effets positifs sur les troubles du mouvement.
Recherches en cours
Au cours des 20 dernières années, près de 100 essais cliniques ont été réalisés avec plus de 49 principes actifs différents. Cependant, moins de 4 % de ces essais ont donné des résultats encourageants.
Aujourd’hui, les résultats les plus prometteurs peuvent provenir d’une thérapie ciblée contre l’ADN ou l’ARN de la protéine mutante qui est à l’origine de la maladie.
Source : amelioretasante.com
 votre commentaire
votre commentaire
-
Par Life Stance Academy le 31 Janvier 2018 à 09:21
5 clés pour reconnaître une crise cardiaque (infarctus)
Face au chiffre élevé d'attaques cardiaques, il est impératif d'être attentif et bien informé.

Il est fondamental, non seulement pour notre santé mais aussi pour celle des autres, de savoir reconnaître un infarctus. Connaître certains symptômes permet d’éviter qu’une situation défavorable se complique. Il faut agir rapidement.
L’origine des infarctus est facile à expliquer : lorsque un caillot bloque le flux sanguin par les artères, cela rend difficile l’arrivée du sang au coeur, ce qui empêche le fonctionnement de ce dernier et son action de pompe pour l’organisme.
Malheureusement, le nombre de victimes d’infarctus est considérable. Par exemple, la crise cardiaque est la première cause de mortalité par an en Espagne. En 2015, 420 000 personnes sont décédées suite à un infarctus.
Comment reconnaître une crise cardiaque
Avant qu’un infarctus se produise, l’organisme reçoit des signaux pendant une courte période. Par conséquent, si vous savez comment reconnaître un infarctus, vous pouvez directement aider la personne ou bien solliciter les services d’un médecin. Savoir agir dans cette marge de temps donnée par l’organisme peut s’avérer vital.
Les principaux symptômes

1. Le premier indice qui signale un infarctus est une douleur dans la partie arrière du sternum, la zone rétrosternale. La douleur passe ensuite au bras, généralement le bras gauche, et s’étend au cou pendant une quarantaine de minutes.
2. En raison de l’agitation et la préoccupation naturelle liée au premier symptôme, les palpitations augmentent et la difficulté à respirer s’aggrave.
3. Des nausées apparaissent. Attention, les nausées ne doivent pas être directement associées à un infarctus. Normalement, les nausées se manifestent après le premier symptôme. Il se peut que la personne affectée vomisse.
4. Niveau température, le corps peut passer d’un extrême à l’autre. Cela varie en fonction de la personne. Certaines peuvent arriver au point d’expulser des sueurs froides, tandis que d’autres sentent leur température corporelle augmenter de façon soudaine.
5. L’anxiété se manifeste. Il est préférable d’aller chercher rapidement de l’aide, car l’anxiété peut faire défaut à la personne.
Une vie sans mauvaises habitudes
Le manque de discipline dans certains aspects de la vie coûte cher à l’organisme, et met en danger la santé. Face à ce panorama, nous vous recommandons d’éviter les habitudes suivantes.
1. Le tabagisme

La consommation de tabac augmente la possibilité d’avoir une crise cardiaque. C’est l’un des principaux facteurs des morts liées à des maladies cardiovasculaires.
Lorsqu’une personne fume, sa capacité respiratoire diminue considérablement et, face à un infarctus, cela entraîne de graves conséquences, lesquelles peuvent être fatales.
2. Un excès de stress
Le stress est un mal commun. Les rythmes rapides de travail et de vie qui dirigent le monde d’aujourd’hui laisse peu de temps pour se reposer. Prenez les choses calmement, ne vous noyez pas sous les problèmes et focalisez votre attention sur leur résolution.
La première recommandation pour gérer le stress est d’apprendre à séparer vie professionnelle et vie personnelle.
Les techniques de respiration telles que le mindfulness ainsi que d’autres outils peuvent aider à focaliser son attention sur le moment présent, à se concentrer sur les aspects possibles à résoudre et à ne pas s’inquiéter autant pour l’avenir.
3. Les graisses

Maintenez une alimentation saine. De mauvais habitudes alimentaires vont graduellement avoir un impact négatif sur l’organisme. Ayez à l’esprit qu’une grande partie des problèmes cardiaques sont la conséquence d’une mauvaise alimentation.
Évitez que le mauvais cholestérol augmente et mette en péril votre vie. Nous ne vous demandons pas d’éliminer certains aliments, mais simplement de contrôler ce que vous mangez, et qu’occasionnellement seulement vous vous autorisiez certains caprices.
4. L’alcool
Consommer des boissons alcoolisées régulièrement et en grande quantité nuit à la santé. D’ailleurs, elles contribuent au surpoids, ce qui accroît la probabilité d’un problème cardiaque. Si vous buvez de l’alcool, buvez avec modération. Ne donnez pas de raisons à votre corps de passer un mauvais moment.
5. Le manque d’activité physique

L’agitation constante et le manque de repos nuit à la santé, mais l’extrême opposé est autant nuisible. Avoir un mode de vie sédentaire, lequel ne favorise pas la circulation du sang, finit par provoquer des gênes corporelles, résultat de l’inactivité.
Pour éviter un infarctus, il est inutile d’avoir recours à des mesures extraordinaires. La clé se trouve dans l’adoption d’un mode de vie le plus sain possible : éviter les excès de tout type, et savoir gérer ses émotions sont des atouts considérables.
Source : amelioretasante.com
 votre commentaire
votre commentaire
-
Par Life Stance Academy le 30 Janvier 2018 à 09:58
BEDAINE :
LES 8 RISQUES QUE VOUS NE CONNAISSIEZ PAS MESSIEURS
Avoir du ventre ce n’est pas très esthétique mais cela a en plus plein de conséquences néfastes quand le problème empire. Zoom sur les dangers de la bedaine importante.
Plus on a de bedaine, plus on a de risques d'infarctus
Le périmètre abdominal est corrélé au risque cardio-vasculaire. Plus le périmètre abdominal dépasse la norme (93 à 100cm chez l’homme) plus le risque de maladies cardio-vasculaires est élevé. La graisse abdominale constitue un facteur de risque d’infarctus aussi important que le cholestérol. "La bedaine est la première marche vers le syndrome métabolique, qui est un facteur de risque sur le plan cardiovasculaire et métabolique" explique le Dr Pierre Nys, endocrinologue et nutritionniste.
Pour savoir si votre périmètre abdominal est trop important ce qui signifie que vous avez trop de graisse viscéral, le plus simple est de prendre la mesure de votre tour de taille avec un mètre ruban.Graisse abdominale, un risque d’andropause précoce
La formation de tissus graisseux, en particulier au niveau de l’abdomen et du thorax, peut entraîner une andropause précoce ou hypogonadisme, cela car elle entraîne une diminution du taux de testostérone. "Il y a des liens entre le métabolisme des hormones stéroïdes et le poids" explique le Dr Pierre Nys, endocrinologue et nutritionniste. "C’est surtout vrai en cas d’obésité abdominale" précise-t-il. Pour ne pas en arriver là, réagissez dès que votre tour de taille s’épaissit !
Bedaine, attention au syndrome d’apnées du sommeil
Les graisses accumulées au niveau de l’abdomen tout comme celles au niveau du cou et du pharynx sont un facteur de risque d’apnées du sommeil. "Cela a clairement été démontré en cas d’obésité abdominale" L’accumulation de tissu adipeux au niveau de l’abdomen gêne l’expansion de la cage thoracique. Si vous avez un gros ventre et présentez un ronflement important et/ou une fatigue persistante après une nuit de sommeil, vous pourriez avoir un syndrome d’apnées du sommeil. Parlez-en à votre médecin.
Bedaine : davantage de risques de calculs biliaires
Le risque de faire des calculs de la vésicule biliaire est plus élevé chez les personnes ayant un gros ventre. Les cas étudiés montrent que ce risque est lié à une graisse abdominale importante. "Au départ, la bedaine ce n’est pas grave mais c’est le premier pas vers quelque chose de plus embêtant. Il faut donc être prudent au plus tôt" informe le Dr Pierre Nys.
Gros ventre : un risque augmenté de cancers
Des études suggèrent que la fréquence de certains cancers est plus élevée chez les personnes ayant un syndrome du gros ventre, en particulier le cancer colo-rectal. "Il est cependant difficile de faire la part des choses entre la responsabilité de l’alimentation - une alimentation excessive en matières grasses, en produits carnés surtout étant liée à un sur-risque de cancer colo-rectal et ce qui revient à l’obésité abdominale elle-même" nuance le Dr Pierre Nys. La bedaine étant souvent liée à une alimentation trop riche, vous savez ce qu’il vous reste à faire !
Un risque accru de diabète
Avoir un gros ventre est lié à un risque accru de diabète. "La graisse abdominale a une implication dans la régulation de l’insuline notamment" informe le Dr Pierre Nys. Elle augmente la glycémie ainsi que l’insulinorésistance (on devient moins sensible à l’insuline, hormone qui diminue la glycémie). Elle perturbe également l’équilibre des graisses, augmente les triglycérides et diminue le HDL cholestérol ou bon cholestérol. "Là-encore, le risque est surtout lié à une obésité abdominale, la surcharge abdominale étant l’élément principal du syndrome métabolique" précise l’endocrinologue.
Un risque plus important d’hypertension artérielle
La graisse abdominale est aussi liée à un risque plus élevé de développer une hypertension artérielle.
"L’hyperinsulinisme favorise de façon modérée mais certaine une hypervolémie, augmentation du volume circulatoire dans les vaisseaux sanguins" explique le Dr Pierre Nys. Avant d’arriver à une obésité abdominale qui s’accompagne de nombreux risques sanitaires, mieux vaut essayer de perdre sa bedaine dès qu’elle apparaît. "A partir du moment où on a une bedaine, surtout si on a des antécédents familiaux cardio-vasculaires ou métaboliques, il est important de réagir" alerte le Dr Pierre Nys.
Graisse abdominale, un risque d’infertilité
La graisse abdominale a un rôle délétère démontrée sur la fertilité. Les bourses sont comprimées par la graisse abdominale en cas d’obésité abdominale. Il y a aussi des mécanismes hormonaux ayant un impact sur la spermatogenèse. "Cependant, ces effets sont liés à une obésité abdominale morbide" nuance le Dr Pierre Nys. Mais comme une bedaine ne fait en général que prendre de l’ampleur, mieux vaut perdre son ventre débutant.
Publié par Anne-Sophie Glover-Bondeau, journaliste santé et validé par Dr Pierre Nys, endocrinologue et nutritionnisteSource : Remerciements au Dr Pierre Nys, endocrinologue et nutritionniste, auteur de Ma bible de l’alimentation anti-diabète Editions Leduc.s, septembre 2017 votre commentaire
votre commentaire
-
Par Life Stance Academy le 26 Janvier 2018 à 09:02
6 facteurs à l’origine des crampes
Le plus probable est que les crampes surviennent en raison d'un effort physique trop intense, ou bien à un manque d'électrolytes. Si vous avez régulièrement des crampes, il est préférable que vous consultiez un médecin.

Les crampes correspondent à des contractions involontaires d’un ou plusieurs muscles. Elles produisent une douleur qui peut être légère ou intense, et qui peut durer plusieurs minutes.
Une de leurs principales caractéristiques est qu’elles empêchent la relaxation musculaire, les muscles restent alors tendus et rigides.
De façon générale, elles touchent les membres inférieurs, la partie arrière de la jambe et de la cuisse, mais elle peuvent également toucher les mains, les bras et d’autres parties du corps.
Bien qu’elles ne représentent rien de grave et surviennent de façon ponctuelle, quelques fois, ce sont des symptômes d’autres problèmes auxquels il est nécessaire de prêter attention.
Si vous avez régulièrement des crampes, tentez de découvrir si elles ont un lien avec l’un des 5 facteurs suivants.
1. Une mauvaise circulation sanguine
Les troubles qui rendent difficile la circulation du sang sont l’une des causes qui, souvent, sont à l’origine des crampes musculaires douloureuses.
Tout au long de la journée, les muscles dépendent d’une bonne circulation sanguine pour recevoir l’oxygène dont ils ont besoin pour fonctionner correctement.
Si les vaisseaux sanguins ne parviennent pas à transporter l’oxygène, les cellules musculaires ne traitent pas de façon optimale les mouvements des muscles et, par conséquent, une contraction se produit.
Il est alors nécessaire de trouver le facteur à l’origine de la mauvaise circulation sanguine et, en fonction de cela, de suivre un traitement approprié.
2. Une carence en minéraux
La majorité des patients qui souffrent de crampes récurrentes ont une carence en magnésium. Cependant, il se peut aussi que les crampes soient la conséquence d’une carence en d’autres minéraux.
De façon générale, les crampes peuvent être la conséquence d’une faible concentration d’électrolytes, laquelle est due à une carence en potassium, en calcium et en sodium.
C’est souvent le cas des sportifs et des personnes qui pratiquent des activités physiques très exigeantes, car ces substances sont éliminées avec la sueur.
Pour contrecarrer cela, il est fondamental de consommer des boissons isotoniques, notamment après l’entraînement.
De la même façon, il faut augmenter sa consommation de minéraux via les fruits, les légumes ou d’autres aliments sains qui en contiennent.
3. La déshydratation

Les crampes et les spasmes musculaires surviennent fréquemment dans des lieux où le climat est chaud, et pendant l’été. Toutefois, cela ne veut pas dire que la température même est le facteur à l’origine des crampes.
La perte de fluides liée à la transpiration, ainsi qu’une faible consommation d’eau, peuvent être à l’origine de crampes.
La déshydratation sensibilise les terminaisons nerveuses, et provoque des contractions dans différents groupes musculaires du corps.
Afin d’éviter cela, il est recommandé de consommer 6 à 8 verres d’eau par jour, de boire des tisanes et des jus naturels, et de manger des fruits riches en eau.
4. La surcharge physique
L’excès d’activité physique, que ce soit dans le cadre d’un marathon, d’un entraînement très intense ou d’un travail particulier, peut provoquer des crampes au niveau des jambes quelques heures après la pratique.
Lorsque les muscles sont trop épuisés, les cellules musculaires s’irritentet ne parviennent pas à traiter correctement les signaux électriques qu’elles reçoivent.
Afin d’éviter cela, et pour prévenir d’autres lésions, il est primordial d’adopter des plans d’entraînement qui respectent sa capacité physique. De plus, avant et après la routine sportive, il est nécessaire de faire respectivement des exercices d’échauffement et d’étirement.
5. Les températures froides

L’exposition du corps à de basses températures, notamment lors d’un changement brusque (de la chaleur au froid) peut provoquer une forte tension des muscles.
Ce type de crampes est moins fréquent, et peut s’éviter en prenant des mesures visant à maintenir une chaleur corporelle stable.
6. Des raisons anatomiques et médicales
Les crampes sont un fait si commun que nombreux sont ceux qui n’imaginent pas qu’elles peuvent être la conséquence de raisons anatomiques ou médicales.
Ce n’est pas souvent le cas, mais il ne faut pas écarter cette possibilité. Un spécialiste peut évaluer les crampes.
Parmi ces raisons, se trouvent :
- un mauvais alignement des jambes, des hanches ou du torse
- des lésions au niveau des nerfs
- des vaisseaux comprimés
- des modifications métaboliques telles que le diabète, l’hypothyroïdie, l’hypoglycémie
- des maladies neurologiques telles que la maladie de Parkinson, la maladie du neurone moteur, ou des maladies primaires des muscles (myopathie)
- une insuffisance veineuse et des varices
- la cirrhose
- les effets secondaires de certains médicaments
Nous osons affirmer que tout le monde, au moins une fois dans sa vie, a eu des crampes.
Il n’est généralement pas nécessaire de suivre un traitement, car elles disparaissent rapidement. Toutefois, si vous avez régulièrement des crampes, notamment pendant la nuit, il est préférable que vous consultiez un médecin.
Source : amelioretasante.com
 votre commentaire
votre commentaire
-
Par Life Stance Academy le 25 Janvier 2018 à 10:58
6 choses qui vous causent de la fatigue pendant la journée
Parfois, le manque d'énergie et la fatigue extrême peuvent être dus à un manque de globules rouges, ce qui entrave le processus d'oxygénation des tissus et du cerveau.

La fatigue est un symptôme commun qui est décrit comme un manque de force pour effectuer des activités qui nécessitent un effort physique ou moral.
Elle peut être modérée ou intense, selon sa cause et la préparation physique à laquelle le patient fait face.
Ceux qui mènent une vie sédentaire, en particulier les personnes obèses, peuvent éprouver plus sévèrement cet inconfort, même avec une simple promenade.
Cependant, indépendamment de cela, il existe d’autres facteurs qui peuvent la déclencher malgré une bonne condition physique.
Nous vous partageons 6 causes possibles afin que vous n’hésitiez pas à les prendre en compte lorsque vous avez ce problème de façon récurrente.
1. Hypothyroïdie

L’hypothyroïdie est une condition qui se produit lorsque la glande thyroïde ne produit pas suffisamment d’hormones pour réguler le métabolisme du corps.
C’est l’une des causes fréquentes de la fatigue, et la personne ressent de la faiblesse et du découragement malgré le repos.
Il y a deux éléments clés pour soupçonner ce symptôme lié à l’altération de la thyroïde :
- L’intolérance du patient aux efforts, même après des activités de faible impact physique.
- Une image de découragement et de manque d’énergie, même sans effort.
2. Anémie
L’anémie est une maladie qui se caractérise par la réduction des globules rouges dans le sang, c’est à dire les cellules responsables du transport de l’oxygène à travers le corps.
Souvent, lorsque le processus d’oxygénation des tissus et du cerveau devient difficile, le patient à tendance à se sentir fatigué et faible à la fois physiquement et mentalement.
En outre, avec la fatigue, des signes tels que :
- Pâleur de la peau
- Accélération de la fréquence cardiaque au repos
- Faiblesse des cheveux et des ongles
3. Insuffisance cardiaque

L’insuffisance cardiaque survient lorsque le coeur perd sa capacité à pomper suffisamment de sang vers d’autres parties du corps.
Comme elle entrave la circulation, l’oxygénation cellulaire est réduire et, par conséquent, la personne a tendance à se sentir faible et fatiguée.
Dans ses premiers stades se produit une fatigue seulement lors de l’exécution d’activités d’effort modéré. Cependant, au fur et à mesure que vous progressez, la fatigue se manifestera plus facilement, même lorsque vous faites des tâches quotidiennes comme vous brosser les dents.
La fatigue causée par une insuffisance cardiaque s’accompagne souvent de :
- Gonflement des extrémités (oedème)
- Essoufflement en faisant un effort physique ou au repos
- Intolérance à des efforts modérés ou faibles
- Pression artérielle élevée
- Difficultés circulatoires
- Sensation de lourdeur dans les jambes
- Douleur ou points d’appuis sur la poitrine
4. Diabète et fatigue
Le diabète est causé par l’accumulation excessive de glucose dans le sang, lorsque, en raison du manque d’insuline, ou de la résistance à celle-ci, la substance n’est pas utilisée par les cellules pour produire de l’énergie.
Sans obtenir suffisamment de sucres, les cellules du corps « ont faim » et, en n’exerçant pas correctement leurs fonctions, déclenchent des symptômes gênants.
Un patient peut soupçonner un diabète quand, en plus de la fatigue constante, il éprouve :
- Sensation de soif
- Perte de poids soudaine
- Changements dans la miction
- Faiblesse dans les jambes
5. Troubles du sommeil

Il n’est pas du tout étrange que, en cas de mauvaise nuit de sommeil, le patient éprouve de la fatigue et des difficultés à se concentrer et à être mentalement actif.
Bien dormir, pas moins de 7 heures par nuit sans interruption, est essentiel pour renouveler les énergies de tout le corps.
Si pendant plusieurs nuits vous avez des difficultés à dormir ou des interruptions, vous pouvez avoir des épisodes de fatigue chronique.
Dans ce cas, il est possible de la suspecter si elle est accompagnée de :
- Somnolence pendant la journée
- Apnée obstructive du sommeil
- Difficulté à s’endormir la nuit
- Sensation que le repos n’était pas restaurateur
6. Dépression
La dépression est une maladie psychiatrique dont le principal symptôme est un changement soudain de l’humeur du patient qui a tendance à être triste, avec une faible estime de soi et sans énergie.
Cette condition est différente d’un état de tristesse commune qui, en général, n’apparaît que lorsque vous traversez un mauvais moment.
La non-attention de la dépression peut en faire une maladie chronique ayant un impact physique, mental et émotionnel.
Cette condition devrait être considérée si, en plus de la fatigue chronique, la personne éprouve:
- Sentiment de découragement
- Faible estime de soi
- Tristesse profonde
- Stress et anxiété
- Emprisonnement social
- Perte d’intérêt pour vos activités quotidiennes
Vous sentez-vous fatigué de façon récurrente? Vous n’avez pas d’énergie pour accomplir vos tâches quotidiennes?
Si vous éprouvez ce symptôme et à son tour, avec d’autres inconforts, consultez le médecin pour déterminer si elle a à voir avec l’une de ces maladies.
Source : amelioretasante.com
 votre commentaire
votre commentaire
-
Par Life Stance Academy le 24 Janvier 2018 à 08:45
ARRÊT CARDIAQUE ET CRISE CARDIAQUE : LA DIFFÉRENCE
Une crise cardiaque et un arrêt cardiaque, ce n'est pas pareil. Si la prise en charge représente dans les deux cas une urgence médicale, les signes et conséquences ne sont pas les mêmes. Comment les différencier ? Quels sont les symptômes qui les caractérisent ? Le point avec le professeur Gérald Helft, vice-président de la Fédération française de cardiologie.
Si l'un peut entraîner l'autre, la crise cardiaque et l’arrêt cardiaque ne correspondent pas à la même chose. Souvent confondus à tort, il est pourtant important de savoir les différencier pour savoir comment réagir et surtout comment les éviter.
- La crise cardiaque ou infarctus du myocarde est le résultat de l'obstruction d'une artère coronaire qui permet au sang d'arriver jusqu'au coeur. Les cellules du myocarde sont privées d'oxygène et meurent. Les symptômes qui permettent de l'identifier sont "une douleur oppressive décrite comme une barre sur la poitrine", explique le professeur Gérald Helft vice-président de la Fédération française de cardiologie. Elle se situe le plus souvent au niveau du sternum et non spécifiquement à gauche comme on le croit souvent et peut irradier jusque dans le bras, mais aussi jusqu'à la mâchoire. Chez la femme, la douleur à la poitrine est aussi présente, mais les symptômes peuvent être différents, on parle d' essoufflement, de fatigue inhabituelle, de problèmes gastrique... Autant de signes qui peuvent malheureusement être confondus avec d'autres maladies, ce qui explique pourquoi l'infarctus est moins bien pris en charge pour les femmes que pour les hommes.
- L'arrêt cardiaque est lui plus brutal : "Il s'agit de l' arrêt complet de l'activité du coeur ", explique . Ce n'est plus le sang qui n'arrive pas au coeur, mais le coeur qui ne peut plus envoyer le sang vers les organes vitaux. Deux signes spécifiques caractérisent l'arrêt cardiaque : la perte de la conscience , le sujet s'effondre et la perte de la respiration , le cerveau n'étant plus oxygéné par le sang.
90% des arrêts cardiaques causés par un problème cardio-vasculaire
Attention si l'infarctus peut être une cause d’arrêt cardiaque, l’inverse n’est pas possible. Selon la Fédération française de cardiologie, 90% des arrêts cardiaques chez l’adulte sont dus à une cause cardio-vasculaire, dont fait partie l’infarctus du myocarde. Les autres causes non liées au coeur sont : la noyade, l’électrisation, l’intoxication, l’hypothermie, l’overdose, l’insuffisance respiratoire aigüe etc… En ce qui concerne l’infarctus du myocarde, les quatre principales causes qui multiplient les risques sont : le tabagisme puisque fumer bouche les artères, l’hypertension artérielle, une pathologie qui entraîne un rétrécissement et une obstruction des artères, le cholestérol et le diabète. "Réunir tous ces facteurs à la fois augmente le risque considérablement", ajoute le spécialiste.
Dans les deux cas : appelez le 15 immédiatement
En cas de crise cardiaque et d’arrêt cardiaque, il faut agir vite. L’arrêt cardiaque étant encore plus dangereux que l’infarctus puisque le cœur est complètement à l’arrêt. Toute personne victime ou en présence d’un sujet souffrant de symptômes laissant penser à un infarctus doit immédiatement composer le 15. Il faut que la victime soit prise en charge pour obtenir le retour du sang dans l’artère bouchée. En cas d’arrêt cardiaque, on est inconscient, c’est aux personnes présentes sur place de réagir le plus vite possible : appeler le 15 et commencer à pratiquer un massage cardiaque. Le taux de survie en cas d’arrêt du cœur est de moins de 10% , plus la prise en charge est longue plus le patient aura des séquelles neurologiques. C'est pourquoi le professeur Gérald Helft, regrette que davantage de citoyens ne soient pas formés aux gestes de premiers secours dès l'école car ils sont indispensables pour sauver des vies.
Publié par Bénédicte Demmer, journaliste santé
Source : medisite.fr
 votre commentaire
votre commentaire
-
Par Life Stance Academy le 23 Janvier 2018 à 08:42
MYCOPLASMA :
UNE NOUVELLE MALADIE SEXUELLEMENT TRANSMISSIBLE
Des chercheurs anglais alertent sur une maladie sexuellement transmissible récemment découverte avec peu de symptômes apparents ce qui facilite encore plus la contamination.

Mycoplasma genitalium. Derrière ce nom scientifique se cache une maladie sexuellement transmissible découverte récemment qui pourrait toucher bien plus de gens qu'on ne le croit. Face à la recrudescence de cas en Angleterre et au manque d'études de cas, des chercheurs britanniques ont décidé de mener une enquête afin de dresser le profil de cette infection et savoir combien de personnes environ étaient touchées.
Un écoulement séreux au niveau de la verge
L'infection à mycoplasme est une maladie sexuellement transmissible entraînant une inflammation de l'urètre chez l'homme comme chez la femme. Le problème, selon les chercheurs, c'est que cette maladie ne présente pas souvent des symptômes. Du coup, beaucoup de personnes peuvent être infectées sans le savoir et la transmettre à leur partenaire. Le peu de signes apparents sont souvent : un écoulement séreux ou jaunâtre, très discret au bout de la verge chez l'homme", selon le syndicat national des dermatologue-Vénérologues. Chez la femme, on peut constater des douleurs pendant la miction, des saignements entre les règles et en cas de grossesse un risque augmenté de naissance prématurée.
En 2010, les chercheurs expliquent avoir étudié les cas de 4 507 volontaires âgés entre 16 et 44 ans. Selon le groupe d'étude, la prévalence atteint son maximum (2,1%) chez les hommes âgés entre 25 et 34 ans, chez la femme c'est entre 16 et 19 ans que le risque serait plus gros (2,4%). Selon les chercheurs, les moyens de transmission les plus fréquents sont associés à des comportements sexuels à risque comme multiplier beaucoup de partenaires différents et avoir des rapports non protégés.
Jusqu'à aujourd'hui le traitement repose sur des antibiotiques. Tous les partenaires doivent être prévenus et traités et le port du préservatif obligatoire jusqu'à la guérison.
Publié par Bénédicte Demmer, journaliste santé
Source : medisite.fr
 votre commentaire
votre commentaire
-
Par Life Stance Academy le 22 Janvier 2018 à 09:08
Symptômes peu connus du diabète gestationnel
Le diabète gestationnel est associé à des complications vasculaires telles que la rétinopathie, la neuropathie ou la vasculopathie pendant la grossesse. Par conséquent, un changement de mode de vie immédiat est fortement conseillé.
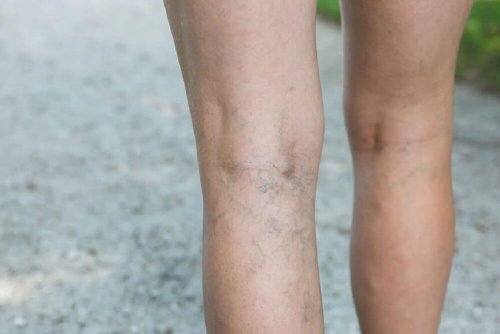
Qu’est-ce que le diabète gestationnel ?
Le diabète gestationnel ou diabète de grossesse est défini comme l’état caractérisé par une intolérance au glucose à des degrés variables de sévérité, qui est détecté pour la première fois au cours de la grossesse.
Il peut se manifester uniquement pendant la grossesse ou persister après celle-ci.
Les causes
Il est bien connu qu’il existe plusieurs types de diabète.
Cependant, leur caractéristique commune est que l’organisme ne peut pas produire ni utiliser l’insuline correctement. C’est l’hormone qui permet aux cellules de transformer le glucose (sucre) en carburant.
Mais que se passe-t-il pendant la grossesse ? Il arrive que la modification des hormones pendant la grossesse complique le transport du glucose du sang vers les cellules.
En terme médicaux, on appelles cela l’insulinorésistance. De cette façon, le diabète gestationnel se développe.
Facteurs de risque

En fait, il n’ y a pas vraiment de cause spécifique, mais le diabète gestationnel se développe par la combinaison de plusieurs facteurs physiologiques pendant la grossesse.
Les femmes présentant les caractéristiques suivantes sont plus exposées :
- Agée de plus de 25 ans
- Indice de masse corporelle supérieur ou égal à 25 %.
- Origine métis, afro-américaine ou asiatique
- Avoir des membres de la famille atteints de diabète
- Avoir une hypertension artérielle chronique
- Précédente intolérance au glucose
- Syndrome des ovaires polykystiques
- Malformations fœtales antérieures
- Avortements répétés
Quels problèmes peut-il causer ?
- Les femmes sont plus susceptibles de développer une pré-éclampsie. Si elle est sévère, la pré-éclampsie peut être mortelle pour la mère et le bébé.
- L’accouchement se fera probablement par césarienne.
- Le diabète de type 2 peut se développer plus tard dans la vie.
- Le diabète gestationnel peut également survenir au cours de votre grossesse suivante.
Quel est l’effet sur le bébé ?

À partir du moment où la mère est diagnostiquée avec le diabète gestationnel, la vie du bébé peut être en danger.
Ce sont là quelques-uns des problèmes qui peuvent survenir :
- Il y a des risques que le bébé soit mort-né.
- Il peut développer une taille inhabituelle qui complique le travail d’accouchement.
- Les bébés des mères atteintes de diabète gestationnel sont plus susceptibles de subir un traumatisme pendant l’accouchement.
- Ils peuvent avoir des problèmes respiratoires à la naissance.
- Le bébé peut avoir la jaunisse et de faibles taux de glucose.
- Il augmente le risque de développer le diabète pour votre bébé à l’avenir.
- Il augmente également la probabilité de devenir obèse pendant l’enfance et à l’âge adulte.
Diagnostic
Malheureusement, un grand pourcentage de femmes ne présentent pas les symptômes du diabète gestationnel.
Il est donc recommandé de faire un test de glycémie entre 24 et 28 semaines de grossesse. Mais ce n’est que dans le cas des femmes atteintes de diabète gestationnel dans le passé qu’un contrôle précoce est effectué.
- Si les taux de glucose sont supérieurs à la moyenne pendant l’essai, alors un test de tolérance au glucose de 3 heures est requis.
- Si des 4 valeurs 2 sont élevées, il en résulte un diagnostic de diabète gestationnel.
Symptômes
- Vision trouble
- Fatigue
- Infections récurrentes (vessie, vagin)
- Urticaire
- Soif excessive
- Une envie excessive d’uriner
- Nausée
- Vomissements
- Perte de poids
Traitement

Une fois le diagnostic confirmé, le médecin indiquera le plan de traitement du diabète gestationnel. Ce plan doit donc être adapté aux besoins de la femme concernée. La clé est de contrôler la glycémie.
Le traitement comprend :
- Changement de régime alimentaire : Il est important de diminuer l’apport en glucides (pain, sucre et lait) et d’augmenter l’apport en vitamines.
- Activité physique : Pendant l’exercice, votre organisme utilise mieux l’insuline.
- Auto-test glycémique : piqûre au doigt pour prélever un échantillon de sang. Il est ensuite placé sur un glucomètre qui vous indique s’il est élevé, bas ou normal.
- Médicaments : Il peut s’agir de comprimés ou d’insuline.
- Consultation : Il est essentiel d’assister régulièrement aux visites prénatales au fur et à mesure que la grossesse progresse.
Le succès du traitement de la femme enceinte exige un contrôle métabolique dès avant la conception et pendant la grossesse.
Souvenez-vous que :
- L’important, c’est d’être persévérante et de respecter votre plan alimentaire et d’exercices.
- Pendant la grossesse les besoins nutritionnels changent, de sorte que le médecin doit vous donner un régime alimentaire qui contrôle le diabète.
- Évitez les médicaments en vente libre.
- En aucun cas, l’alcool ou les drogues ne doivent être pris pendant la grossesse.
Source : amelioretasante.com
 votre commentaire
votre commentaire
-
Par Life Stance Academy le 20 Janvier 2018 à 09:19
10 RÉACTIONS BIZARRES DE NOTRE CORPS
Pourquoi éternue-t-on ? D’où vient le hoquet ? Faut-il s’inquiéter d’une paupière qui tressaute souvent ou de bâillements à répétition ? Medisite vous explique les phénomènes biologiques qui se cachent derrière les réactions les plus étranges de notre corps.
La chair de poule
Un courant d’air froid, une température qui chute brusquement, et vous voyez aussitôt se dresser tous les poils de votre corps. La chair de poule, également appelée pilo-érection ou horripilation, est un mécanisme de régulation de la température du corps. Cette réaction est un réflexe que les humains partagent avec les animaux : "le dressement des poils ou des plumes sert à augmenter la couche d’isolation de l’air autour du corps" rappellent ainsi les docteurs Benedek et Kaernbach des départements de psychologie des universités de Graz (Autriche) et de Kiel (Allemagne), dans une étude* publiée en 2011.
Concrètement : Sous l’action du froid, les cellules nerveuses de la peau envoient un signal au cerveau. Celui-ci transmet le signal aux neurones moteurs, les cellules nerveuses responsables des mouvements des muscles. Un mécanisme nerveux involontaire déclenche alors la contraction des muscles situés sous les poils appelés muscles horripilateurs. Leur contraction entraîne le redressement des poils à la verticale, et la couche d’air ainsi formée sur l’ensemble du corps a un effet isolant contre le froid.
Bon à savoir : Le froid n’est pas le seul élément déclencheur de la chair de poule. La colère, la peur mais aussi les émotions déclenchées par l’écoute d’un morceau de musique ou la lecture d’un livre peuvent entraîner cette réaction, expliquent par ailleurs les docteurs Benedek et Kaernbach.*Physiological correlates and emotional specificity of human piloerection, Benedek&Kaernbach, Biological Psychology (83;6), mars 2011.
Source : Manuel d’anatomie et de physiologie humaine, Tortora & Derrickson, éditions Deboeck supérieur, 2016.Le hoquet
Le hoquet correspond à une contraction involontaire et spasmodique des muscles du diaphragme situés entre les organes de l’abdomen et ceux du thorax. Quand le diaphragme se bloque, la glotte (la partie du larynx formant un orifice entre les deux cordes vocales) se ferme brusquement : l’air ne passe alors plus dans la trachée, ce qui entraîne le bruit caractéristique du hoquet.
Les principales causes du hoquet : un repas copieux ou avalé trop rapidement, un stress, les boissons sucrées ou alcoolisées*.
Attention : Le plus souvent, le hoquet est bénin et passe en quelques minutes. N’hésitez cependant pas à consulter un médecin si votre hoquet dure plus de deux jours, car il peut être le signe de diverses maladies : un trouble gastro-intestinal (reflux gastro-œsophagien, obstruction ou inflammation de l'œsophage, tumeur au thorax, maladies de l'estomac, du pancréas et de la vésicule biliaire), une atteinte du système nerveux (maladie de Parkinson, tumeur, hémorragie ou thrombose cérébrale), une maladie métabolique (diabète, insuffisance rénale), ou encore des troubles psychologiques comme une anxiété sévère ou des troubles de la personnalité, selon le site du ministère de la santé du Luxembourg.* Prise en charge du hoquet, C. Woelk, Canadian Family Physician 2011.
Le sursaut à l’endormissement
Alors que vous vous endormez, vous sursautez brusquement, comme si vous tombiez de votre lit. Rien d’inquiétant, il s’agit de sursauts du sommeil, "de brèves secousses corporelles, généralement isolées, [qui] impliquent principalement les jambes, mais peuvent aussi impliquer les bras et la tête et parfois être accompagnées de symptômes sensoriels tels des éclats de lumière et la sensation de tomber", définit la Société canadienne du sommeil. Ces sursauts, aussi appelés myoclonies, peuvent être causées par une brusque contraction musculaire ou par l'interruption de l'activité musculaire.
Comment faire ? "Le traitement inclut l’évitement de facteurs précipitants tels les stimulants et les horaires de sommeil irréguliers", conseille cette société.
Faut-il consulter ? Ces sursauts sont le plus souvent bénins. Un examen de polygraphie n’est pratiqué "que s’il existe un doute diagnostique, notamment quant à la nature épileptique de ces myoclonies", précise le professeur Paul Krack dans son cours Les troubles du sommeil, Corpus Médical de la Faculté de Médecine de Grenoble.Les doigts fripés quand on sort du bain
Après un bon bain, nos doigts de pieds et de mains sont totalement fripés. Comme vous l’apprenait récemment Medisite, cette déformation viendrait d’un avantage évolutif. Selon des chercheurs de l’institut de neuroscience de l’université de Newcastle (Royaume-Uni)*, la peau fripée des doigts permettrait en effet aux baigneurs de mieux manipuler les objets dans l’eau et de mieux se déplacer en milieu humide.
*Water-induced finger wrinkles improve handling of wet objects, Kareklas, Nettle et Smulders, Biology Letters2013.
Les larmes
Sous l’effet d’un facteur psychologique (tristesse, émotion) ou physique (oignon, poussière dans l’œil…), les glandes lacrymales s’activent et remplissent les yeux de larmes. Comme vous l’apprenait récemment Medisite, pleurer en réaction à une émotion forte permettrait de retrouver plus rapidement un bien-être mental en changeant la composition chimique du cerveau.
Bon à savoir : Mais, même sans émotion forte ou gêne physique, "vos yeux produisent constamment des larmes à un rythme lent et régulier afin qu’ils restent humides et confortables", explique la Société canadienne d’ophtalmologie sur son site internet. Si l’œil est trop sec, il va produire un excès de larmes pour l’hydrater : c’est le phénomène de larmoiement. La fréquence de ce phénomène augmente avec l’âge, mais aussi lorsque l’air est trop chaud, trop froid, ou sous l’effet de produits cosmétiques.
Quid de l’oignon qui fait pleurer ? Certaines larmes sont dites larmes réflexes. C’est le cas des larmes provoquées par la manipulation d’un oignon. Vous pouviez le lire récemment sur Medisite : lorsqu’il est épluché ou coupé, l’oignon libère de l’acide sulfurique, un composé volatile qui irrite les glandes lacrymales et entraîne donc la libération de larmes.Le bâillement
Impossible à contenir, le bâillement est souvent interprété comme de l’ennui ou de la fatigue. Une récente étude* relayée sur Medisite nous apprenait pourtant que le bâillement serait déclenché par notre cerveau lorsqu’il chauffe trop. Il permettrait alors de faire chuter la température de la tête.
En cas de fatigue : Si nous bâillons lorsque nous sommes fatigués, c'est parce que le manque de sommeil est un facteur d’augmentation de la température cérébrale.
Pourquoi est-il si contagieux ? Vous voyez quelqu’un bailler et, aussitôt l’irrépressible envie de l’imiter vous prend ? Ce phénomène est normal, et même rassurant : il s’agirait de l’expression de votre empathie, selon des chercheurs américains en psychologie et en neurosciences**.*A thermal window for yawning in humans: Yawning as a brain cooling mechanism. Massen et al., Physiology & Behavior 2013.
**Contagious yawning and psychopathy. Rundle, Vaughn & Stanford, Personality and Individual Differences2015.L’éternuement
A vos souhaits ! L’éternuement est un mécanisme de défense qui permet d’expulser les particules étrangères qui se logent dans votre nez. Grâce à la vitesse de l’air expiré pendant l’éternuement, ces particules indésirables sont décrochées et propulsées vers l’extérieur.
Attention : Le flux d’air qui sort du nez pendant un éternuement contient des germes si vous êtes malades. Le mieux est donc d’éternuer dans un mouchoir pour limiter la propagation de ces microbes, comme vous l’apprenait Medisite.La paupière qui saute
Un tressaillement de la paupière, également appelé fasciculation, est dérangeant mais généralement bénin. "Il peut s’agir de stress, de fatigue, de dépression ou de problèmes neurologiques", confiait à Medisite le docteur Jean-Antoine Bernard, ophtalmologiste et directeur scientifique de la Société Française d’Ophtalmologie (SFO).
Que faire ? N’hésitez pas à en parler à votre médecin traitant si ce phénomène survient fréquemment. Un tremblement récurrent de la paupière peut refléter une fatigue, un stress ou une carence en vitamines ou en oligoéléments.Le rougissement
Sous l’effet de l’embarras, du plaisir ou de la colère, certaines personnes voient leurs joues se teinter de rouge. Cet érythème appelé érythème pudique touche principalement le visage, le cou ou décolleté.
Pourquoi ? En cas de gêne ou d’émotions fortes, le corps libère de l’adrénaline. Une hausse de cette hormone induit alors une dilatation des vaisseaux sanguins (vasodilatation). Ils se gorgent de sang, donnant à la peau une coloration rouge.La transpiration
La transpiration est un phénomène naturel qui permet de réguler la température du corps, rappelle le Syndicat National des Dermatologues –Vénéréologues (SNDV) sur son site internet. "Lors d’un effort physique ou quand il fait chaud, le corps produit plus de sueur, sous la commande d’une glande nommée hypothalamus", précise le SNDV.
Attention : Une transpiration excessive doit alerter. Il peut s’agir d’une pathologie, appelée hyperhidrose ou hypersudation. Elle peut être localisée au niveau des mains, des pieds ou des aisselles, ou généralisée à l’ensemble du corps. "Des traitements existent à la fois pour l’hyperhidrose localisée et pour l’hyperhidrose généralisée", rassure le SNDV.Publié par Laurène Levy, journaliste santé
Source : medisite.fr
 votre commentaire
votre commentaire
-
Par Life Stance Academy le 19 Janvier 2018 à 09:51
ALZHEIMER : L’ANXIÉTÉ, LE PREMIER SIGNE QUI DOIT ALERTER ?
Cet état psychologique pourrait être un signe annonciateur de la maladie d’Alzheimer, selon des chercheurs en neurologie et en psychiatrie. Décryptage.
Comment diagnostiquer au plus tôt la maladie d’Alzheimer ? Des chercheurs en neurologie et en psychiatrie du Brigham and Women’s Hospital de Boston (Etats-Unis) se sont intéressés au lien entre maladie d’Alzheimer et symptômes dépressifs et anxieux. Selon eux, l’anxiété pourrait être un signe avant-coureur de la maladie d’Alzheimer . Ils publient leur étude dans l’American Journal of Psychiatry.
Anxiété et plaques de bêta-amyloïde
Pour arriver à cette conclusion, les chercheurs se sont appuyés pendant cinq ans sur les données de 270 femmes et hommes âgés de 62 à 90 ans participant à la vaste étude observationnelle américaine Harvard Aging Brain Study et ne présentant pas de troubles psychiatriques. Ils ont noté leur état anxieux et dépressifgrâce à l’échelle Geriatric Depression Scale (GDS pour Echelle de dépression gériatrique), un outil comportant 30 questions et conçu pour détecter les troubles dépressifs et cognitifs de l’adulte. En parallèle, les scientifiques ont observé les scintigraphies cérébrales des participants réalisées au cours de ces cinq années d’étude. Cette technique d’imagerie permet de détecter la présence de bêta-amyloïde, une protéine qui, lorsqu’elle s’accumule dans le cerveau sous forme de plaques, est considérée comme la principale cause de troubles cognitifs typiques de la maladie d’Alzheimer. Résultat : une élévation des niveaux de beat-amyloïdes dans le cerveau était associée à une augmentation des symptômes d’anxiété chez les sujets de l’étude.Vers un diagnostic plus précoce de la maladie d’Alzheimer ?
"Cela suggère que les symptômes d’anxiété pourraient être une manifestation de la maladie d’Alzheimer avant le début de la déficience cognitive", souligne ainsi le docteur Nancy Donovan, psychiatre gériatrique et co-auteure de l’étude, dans un communiqué du Brigham and Women’s Hospital. Et cette découverte ouvre des portes en terme de dépistage et de traitement précoce de la maladie d’Alzheimer : "Si d'autres recherches fournissent la preuve que l'anxiété est indicateur précoce, il serait important non seulement d' identifier au plus tôt les personnes souffrant de la maladie , mais aussi de la traiter et de ralentir ou de prévenir dès le commencement le processus de la maladie d’Alzheimer", ajoute en effet le docteur Donovan. Mais ces espoirs sont pour le moment encore prématurés : cette étude a certes mis en évidence une corrélation entre l’anxiété et la présence de bêta-amyloïde, mais aucun lien de cause à effet entre ces deux facteurs n’a été établi.
Source : medisite.fr
Longitudinal Association of Amyloid Beta and Anxious-Depressive Symptoms in Cognitively Normal Older Adults. Donovan et al., 2018, The American Journal of Psychiatry.
-Anxiety: An Early Indicator of Alzheimer’s Disease? Communiqué du Brigham and Women's Hospital, 12 janvier 2018. votre commentaire
votre commentaire
-
Par Life Stance Academy le 18 Janvier 2018 à 08:53
10 changements qui surviennent en prenant une douche froide
Bien que nous pensions que la douche devrait être à l'eau chaude, vous serez surpris de connaître les avantages qu'un bain d'eau froide vous offre. Nous vous présentons 10 bonnes raisons pour lesquelles vous devriez vous habituer à ce changement. Il vaut la peine !

Il faut le reconnaître, par rapport à une douche froide, un bain d’eau tiède ou chaude après une longue journée nous procure une agréable sensation de détente et de soulagement.
Cependant, il est important de connaître et de prendre en compte les grands avantages que vous pourriez obtenir en prenant une douche à l’eau froide.
Bien que le changement de principe puisse vous couter, vous verrez que si vous le faites graduellement, votre corps s’y habituera. Se laver avec de l’eau froide cessera d’être un martyre et deviendra une expérience à apprécier, surtout si vous êtes conscients des avantages sur votre santé.
Une douche froide vous donne non seulement de l’énergie, mais elle possède aussi des propriétés étonnantes qui provoquent de bons effets dans tout le corps.
Allez-y et laissez l’eau chaude de côté, profitez de l’eau fraiche en lisant ces 10 raisons pour lesquelles vous devriez l’utiliser dès aujourd’hui.
Raisons pour lesquelles vous devriez prendre une douche à l’eau froide dès aujourd’hui
1. Améliorer votre humeur

Si le stress domine votre journée, une douche froide peut vous aider à faire face à la mauvaise humeur et à réduire votre niveau d’irritabilité.
C’est parce que l’eau froide affecte la zone de « la tache bleue » dans notre cerveau, ce qui produit l’hormone noradrénaline qui combat la dépression.
Lorsque vous vous baignez avec de l’eau froide, vous pouvez éprouver une sensation de rajeunissement, de fraicheur et d’énergie. Vous croirez que la fatigue est partie.
2. Améliore la concentration
L’eau froide améliore le transport des nutriments dans le corps et remplir les cellules d’oxygène, votre concentration va s’améliorer. Vous vous fatiguerez moins et vous pourrez vous concentrer plus longtemps sur une tâche.
3. Beaucoup plus efficace

Une douche froide activera définitivement vos sens pour ces matins quand vous ne voulez pas sortir du lit. Le fonctionnement des cellules et la circulation sanguine seront activés.
Lorsque le corps est exposé à l’eau froide, il commence immédiatement à transporter plus de sang vers les organes et les tissus internes, ce qui améliore grandement le flux sanguin.
4. Force de volonté
Se forcer à prendre une douche froide est déjà une étape, de cette façon vous formerez votre volonté à faire face à d’autres types de situations et, par conséquent, vous remarquerez qu’il sera plus facile de dire « non » à certaines choses que vous aimez.
5. Vous gagnerez une plus grande résistance

Une douche froide régulière entraine votre force et aide à réduire la douleur musculaire. Si vous avez eu une longue journée au gymnase, le froid aidera à réduire l’enflure et à restaurer les tissus endommagés.
6. Contribue à la fertilité
Les températures élevées affectent la quantité de sperme, ainsi que sa qualité. Chez les hommes, éviter l’exposition aux bains chauds ou aux douches peut empêcher la chute de la production de sperme. Dans ce cas, l’option de l’eau froide sera toujours meilleure.
7. Vous aurez moins froid

Lorsque vous prenez une douche d’eau froide, votre corps réagit en stimulant votre métabolisme et, par conséquent, le système immunitaire. De cette façon, il est plus facile de combattre les infections causées par les virus.
Si vous prenez une douche froide tous les jours, vous pouvez mettre de côté le risque d’attraper un rhume, car elle renforce considérablement votre immunité. C’est parce que vous aiderez à produire des cellules immunitaires. Elles tuent les bactéries et les virus, ainsi que les micro-organismes pathogènes.
8. Vos vaisseaux sanguins seront renforcés
Les basses températures aident à rétrécir les vaisseaux sanguins, grâce à quoi le sang commence à circuler dans le corps plus rapidement.
C’est ainsi que vous pouvez vous protéger contre la varicose, l’hypertension et d’autres maladies liées à la perturbation vasculaire.
9. Vous allez perdre du poids plus rapidement

Une douche froide accélère le processus d’élimination des toxines des pores de la peau et du système circulatoire, par conséquente, vous commencerez à perdre du poids plus rapidement.
En outre, il active la division de la graisse brune qui s’accumule dans notre corps pour vous protéger des dommages.
10. Améliore l’état de votre peau et de vos cheveux
Contrairement à l’eau froide, l’eau chaude lave ou élimine la graisse naturellement présente à la surface de notre peau.
De cette façon, la douche chaude a tendance à sécher la peau, ce qui se manifeste par le manque de luminosité et même l’aspect écailleux.
De même pour le cuir chevelu, l’eau froide ferme les follicules pileux et les pores. Grâce à cela, vos cheveux commenceront à briller, ils ne se saliront pas si vite et les processus inflammatoires sur la peau disparaitront.
Source : amelioretasante.com
 votre commentaire
votre commentaire
-
Par Life Stance Academy le 17 Janvier 2018 à 09:11
9 problèmes de santé signalés par les mains
Observer l'aspect de ses mains peut donner des pistes sur son état de santé général, et ainsi nous permettre d’obtenir un diagnostic précoce d'une éventuelle maladie.
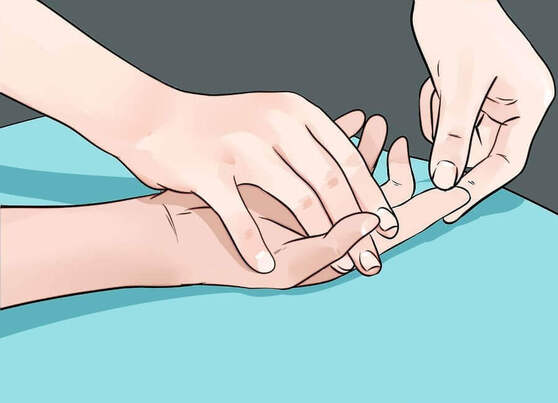
Les mains en disent beaucoup plus sur nous que ce que nous pensons, notamment sur une éventuelle maladie dont nous serions atteint sans le savoir.
Nos mains peuvent signaler jusqu’à 9 problèmes de santé.
1. Une douleur au pouce et à l’index
Si vous avez des douleurs au pouce et à l’index, ainsi que des engourdissements et des fourmillements, il se peut que vous souffriez du syndrome du canal carpien.
Si c’est le cas, vous remarquerez une bosse au niveau du poignet qui exerce une pression sur le nerf, provoquant ainsi des sensations plutôt désagréables.
C’est un problème dont souffre généralement les personnes qui travaillent avec les mains de façon très mécanique. C’est le cas des musiciens ou des personnes travaillant sur l’ordinateur.
2. Des blessures qui mettent du temps à cicatriser
Si vous avez des blessures qui ne cicatrisent pas, cela peut être un signe d’un problème de santé. Si vous avez des bleus et des lésions sur vos mains qui ne guérissent pas, il se peut que vous ayez du diabète.
Lorsque c’est le cas, la personne remarque également une sensation constante de soif et de faim, ainsi que des engourdissements et des fourmillements au niveau des mains et des pieds. Si c’est votre cas, vous devez vous rendre chez le médecin au plus vite, car ce sont des signes clairs de la présence de sucre dans le sang.
3. Les doigts changent de couleur
Un changement de couleur au niveau des doigts peut s’expliquer de différentes façons. Si cela est dû à une longue exposition à de basses températures, au stress, ou à de lourdes charges sur les poignets, cela n’est alors pas grave.
En revanche, si ce changement s’accompagne de démangeaisons, de douleurs, d’engourdissements et de fourmillements au niveau des doigts, alors vous devriez consulter un spécialiste.
Cela pourrait être le symptôme d’une maladie de la colonne, d’un problème dans les vaisseaux sanguins ou d’une modification cutanée.
4. Une sueur excessive
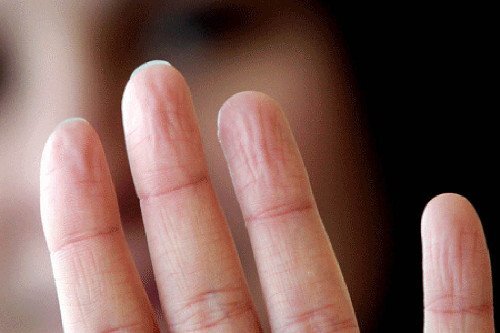
Si vos mains suent excessivement de façon anormale, cela peut être un symptôme de l’hyperhidrose palmaire.
Si cette sueur excessive ne semble pas dépendre de facteurs externes tels que la chaleur ou vos émotions, il se peut que vous vous trouviez face à ce problème.
5. Des ongles fragiles
Si vos ongles sont cassants, il se peut que cela soit simplement la conséquence d’un contact constant avec l’eau, avec des produits nettoyants et d’autres produits chimiques, ainsi qu’à de mauvais traitements.
Toutefois, si vos ongles sont cassants et que vous ressentez de la fatigue ainsi que des douleurs au niveau des articulations, rendez-vous chez le médecin, car cela pourrait être également un symptôme d’un problème de thyroïde.
6. Des mains toujours froides

Si vous avez toujours les mains froides, ou si votre peau change de couleur, vous devriez consulter un médecin.
Ces symptômes sont généralement associés à des problèmes de circulation du sang et du système nerveux.
7. Les doigts qui tremblent
Le tremblement des doigts est une sensation assez désagréable. Ce tremblement peut s’expliquer par une tension excessive ou une grande pression. Si c’est le cas, la sensation disparaîtra avec le repos.
Si ce n’est pas le cas, autrement dit, si vos mains tremblent sans raison apparente, il se peut que vous souffriez d’une carence en vitamines B1, B6, B12 et E.
8. La présence d’une bosse

Une bosse au niveau des mains peut être la conséquence de plusieurs facteurs : une forte chaleur, une consommation excessive de sel… Si c’est le cas, la bosse disparaîtra rapidement.
Toutefois, si cela arrive fréquemment, vous devriez consulter un médecin, car une bosse qui ne disparaît pas peut être le signe de maladies vasculaires.
9. Des ongles qui changent de couleur
Si vous observez un changement de couleur au niveau de vos ongles, il se peut que vous ayez un faible taux d’hémoglobine, ou un problème d’anémie. Dans les deux cas, les ongles sont généralement bleus.
Ce changement s’accompagne d’une certaine maladresse des mains, ainsi que de sensations désagréables et de légers fourmillements au niveau des doigts.
Source : amelioretasante.com
 votre commentaire
votre commentaire
-
Par Life Stance Academy le 16 Janvier 2018 à 08:47
11 maladies sexuellement transmissibles (MST)
importantes à connaître
Vérifiez votre corps et soyez attentif à tous les symptômes. Le diagnostic précoce d'une maladie sexuellement transmissible (MST) peut vous sauver la vie.

Les maladies sexuellement transmissibles (MST), communément appelées maladies vénériennes, sont généralement transmises par contact sexuel avec une personne infectée. Les organismes qui provoquent ces maladies se propagent d’une personne à l’autre par le sang, le sperme, les sécrétions vaginales et d’autres liquides émanant du corps.
En outre, ces maladies peuvent être transmises de la mère à l’enfant pendant la grossesse ou au moment de l’accouchement. C’est aussi le cas avec les transfusions sanguines ou l’utilisation d’aiguilles partagées et contaminées. Vous pouvez contracter ces maladies de personnes apparemment en bonne santé, qui peuvent ignorer qu’elles en souffrent, car elles sont parfois asymptomatiques.
L’activité sexuelle est l’un des facteurs responsables de la propagation de nombreuses infections. Bien qu’il soit aussi possible d’être infecté sans avoir de relations sexuelles. S’il est vrai que l’utilisation de condoms ou de préservatifs en latex réduit le risque de contracter et de propager des infections ou des maladies sexuellement transmissibles (MST), ils n’évitent pas complètement le risque de contagion.
Même avec les risques qu’impliquent les MST, beaucoup de personnes ne prennent aucune mesure de protection. En plus de cette mauvaise habitude s’ajoute le manque d’informations sur la plupart de ces maladies, sur la manière dont elles se transmettent et nous infectent.
Les symptômes des MST

Les MST ou les maladies vénériennes provoquent une série de symptômes ou de signes qui peuvent parfois passer inaperçus. Souvent, la personne découvre qu’elle est infectée quand survient une complication ou que son partenaire est diagnostiqué. Certains des signes ou symptômes sont les suivants :
- Des plaies ou des lésions dans les organes génitaux, le rectum et même dans la bouche.
- Sécrétion anormale du pénis.
- Brûlure ou douleur en urinant.
- Saignement vaginal.
- Douleur lors des rapports sexuels.
- Douleurs vaginales inhabituelles, désagréables et jaunâtres.
- Éruption cutanée sur les pieds, les mains et le tronc.
- Douleur abdominale.
- Douleur dans l’aine, car les ganglions lymphatiques s’enflamment.
- Démangeaisons, irritation, inflammation et douleur dans le pénis, le vagin, l’anus et la vulve.
- Irritation et douleur dans les parties génitales.
- Verrues sur les parties génitales.
- Poux (parasites).
- Fièvre.
- Douleur physique.
- Taches ou éruptions sur la peau des organes génitaux ou autour d’eux.
- Inflammation du foie (hépatite A, B, C, D).
- Saignement entre les règles ou après les rapports sexuels.
- Douleur dans le bas-ventre.
- Irritation de l’urètre (conducteur où l’urine sort).
Beaucoup de ces symptômes peuvent être provoqués par des maladies autres que les maladies sexuellement transmissibles. Par conséquent, il est nécessaire de réaliser un test pour savoir avec certitude quelle est notre situation. Il est important de souligner que ces symptômes peuvent apparaître des jours ou des années après la contagion de la maladie, cela dépend de chaque organisme.
Quand doit-on consulter le médecin ?
- Si vous présentez des signes ou symptômes d’une MST.
- Si vous êtes une personne sexuellement active et que vous pensez avoir été exposé à une MST.
Causes des maladies sexuellement transmissibles (MST)
Les MST peuvent être provoquées par différents types de micro-organismes, notamment :
- Parasites trichomonas : poux, gale.
- Bactéries : gonorrhée, chlamydia, syphilis.
- Virus : herpès génital, virus de l’immunodéficience humaine (VIH), virus du papillome humain, hépatite B et C.
Lorsque les MST sont provoquées par des parasites et des bactéries, elles peuvent être traitées avec des antibiotiques, mais quand elles sont à l’origine de virus, il n’y a aucun remède. Toute personne ayant une vie sexuelle active n’est pas exempte de contracter une maladie sexuellement transmissible, mais il y a des facteurs qui augmentent ces possibilités, tels que :
- Relations sexuelles sans protection. La pénétration vaginale ou anale sans protection avec une personne infectée augmente le risque de contracter une MST.
- Utilisation inappropriée du condom ou préservatif.
- Sexe oral sans protection de préservatif ou de digue dentaire.
- Relations sexuelles avec plusieurs partenaires.
- Avoir souffert de maladies sexuellement transmissibles ; cet état augmente les chances d’être atteint d’une autre MST.
- Relations sexuelles forcées ou viol.
- Usage et abus d’alcool et de drogues. Ces substances désinhibent et peuvent mener à des activités à risque.
- Le partage d’aiguilles augmente les risques d’être infecté par des MST.
- A l’adolescence, le col de l’utérus est immature et se compose de cellules qui changent constamment, ce qui rend l’individu plus vulnérable aux MST.
Actions pour réduire le risque de contagion d’une MST
- Utilisez des préservatifs.
- Évitez de changer de partenaire fréquemment.
- Utilisez un préservatif ou un autre moyen de protection de manière correcte.
- Examinez-vous avant d’avoir des relations sexuelles avec de nouveaux partenaires.
- Faites-vous vacciner.
- Ne consommez pas d’alcool ou de drogues.
- Parlez régulièrement avec votre partenaire avant d’avoir des relations sexuelles.
- Éduquez les enfants et faites de la prévention.
- Utilisez un préservatif pendant le sexe oral masculin. Dans le cas du sexe oral féminin, il existe des protections spéciales.
Maladies sexuellement transmissibles les plus courantes (MST)
1. Chlamydia
C’est la maladie bactériologique la plus commune. Elle est transmise par les rapports sexuels vaginaux, oraux et anaux. Aussi lors du partage de jouets sexuels ou de la mère à l’enfant pendant la grossesse ou l’accouchement. Elle n’a généralement aucun symptôme et elle peut affecter les cellules du col de l’utérus, de l’urètre, du rectum et parfois des yeux et de la gorge. Dans certains cas, elle provoque la stérilité.
2. Gonorrhée
C’est une infection bactériologique transmise sexuellement. Elle affecte l’urètre, le col de l’utérus, le rectum, l’anus et la gorge. Cette infection peut provoquer de graves problèmes au bébé pendant la grossesse. En outre, elle peut causer la stérilité.
3. Syphilis
C’est une MST bactérienne hautement létale. Normalement, elle se transmet par sexe vaginal, oral et anal. Elle se répand également par le partage des jouets sexuels, la transfusion sanguine, la mère à l’enfant lors de la naissance et aussi par le contact avec la peau d’une personne ayant des plaies provoquées par la syphilis.
4. Herpès génital

Cette MST est provoquée par le virus de l’herpès simplex. L’herpès génital se propage par contact direct de la peau avec la zone infectée lors des rapports sexuels oraux, vaginaux et anaux. Les symptômes de cette maladie peuvent apparaître des années après avoir été infecté. Il n’a aucun remède, mais les symptômes peuvent être traités.
5.Virus de l’immunodéficience humaine (VIH)
Le virus de l’immunodéficience humaine (VIH) infecte et détruit les cellules du système immunitaire, ce qui réduit la capacité du corps à se protéger contre les infections ou les maladies comme le cancer. L’infection se produit par sexe anal, vaginal et oral sans protection ou avec le partage de seringues ou d’aiguilles infectées.
De la même manière, la contagion peut se transmettre de la mère à l’enfant à la naissance ou lors de l’allaitement du bébé, si la mère est infectée. En outre, il existe un risque de transfusion sanguine. Il n’y a pas de remède contre le VIH et il implique une forte probabilité à développer le syndrome d’immunodéficience acquise (SIDA).
6. Syndrome d’immunodéficience acquise (SIDA)
Le SIDA est le produit d’une infection par le virus de l’immunodéficience humaine (VIH). Le SIDA attaque le système immunitaire du corps. Normalement, il est transmis par voie vaginale, orale et anale. Beaucoup de personnes dont infectées et ne présentent aucun symptôme, tandis que d’autres présentent des symptômes similaires à ceux de la grippe.
Le sida est une MST mortelle et incurable. Cependant, les médicaments antiviraux peuvent être utilisés pour contrer la maladie et prolonger la vie et la santé de la personne infectée.
7. Trichomonase

C’est une MST bactérienne très commune. Elle est généralement transmise par contact sexuel et infecte les cellules du vagin et de l’urètre. Elle touche principalement les jeunes femmes ayant une vie sexuelle active. Sa transmission se produit par contact vaginal, en partageant des jouets sexuels ou passe de la femme enceinte à l’enfant. Parfois, il n’a aucun symptôme.
8. Condylomes (HPV)
Les verrues génitales ou les condylomes sont provoquées par le virus du papillome humain (HPV). Cette MST se transmet par les relations sexuelles orales, vaginales et anales, ainsi que par le contact peau contre peau avec une personne infectée. Les verrues apparaissent sur les organes génitaux et dans l’anus. Et quand elles ne sont pas traitées, elles grandissent pour ressembler à un chou-fleur. Cette MST augmente le risque de cancer dans le col de l’utérus.
Il n’y a pas de remède contre cette MST, mais les condylomes peuvent être traités avec des médicaments et parfois enlevés grâce à des procédures chirurgicales.
9. Candidose
La candidose est provoquée par un champignon qui se loge dans la peau, la bouche et les organes génitaux. Elle peut se contrôler, mais parfois ce champignon se développe et produit cette maladie. Très souvent, elle ne présente pas de symptômes et est transmise par contacts sexuels vaginaux, anaux et oraux, ainsi que par le partage de jouets sexuels.
Si vous souffrez de cette MST, il n’est pas conseiller de porter des vêtements serrés faits de matériaux synthétiques qui ne favorisent pas la ventilation. La candidose augmente le risque de grossesse, de diabète, de VIH ou de maladies qui affectent le système immunitaire.
10. Poux pubiens

Les poux pubiens sont de petits parasites qui adhèrent à la peau et se nourrissent de sang. Ils vivent dans les poils, en particulier dans le pubis, bien que parfois ils peuvent se loger dans les poils des aisselles, du visage ou de la poitrine. Les poux sont de couleur gris-jaune. Ils se transmettent facilement pendant les rapports sexuels, mais aussi à travers les serviettes, la literie et les vêtements.
Les symptômes sont des démangeaisons ou une inflammation de la peau. Ils s’éliminent en utilisant un shampooing spécial. Les draps, les serviettes et les vêtements doivent être désinfectés.
11. Hépatite B
Cette maladie est provoquée par un virus dangereux qui attaque le foie. Elle est transmise par voie orale, anale et vaginale. Il existe trois types d’hépatites: A, B et C. Toutes peuvent être transmises par voie sexuelle, mais l’hépatite B est celle qui se transmet le plus par cette voie. Elle peut également être transmise par le sang lors du partage d’aiguilles et d’objets contaminés.
L’hépatite B attaque le foie et peut provoquer une cirrhose, un cancer du foie, une insuffisance hépatique et éventuellement la mort. Il n’y a pas de remède contre l’hépatite B, mais l’infection peut être traitée avec des médicaments. Actuellement, il existe un vaccin qui augmente la protection contre cette maladie.
En conclusion, il est essentiel de réaliser des tests médicaux, surtout lorsque vous avez eu des relations sexuelles non protégées ou que vous découvrez que l’autre personne est atteinte d’une MST.
La sexualité sans risque est le moyen le plus efficace de prévenir les maladies sexuellement transmissibles. La seule manière de ne pas être atteint par une MST est de ne pas avoir de relations sexuelles. Mais si vous voulez profiter d’une sexualité épanouie avec votre partenaire, vous devez réaliser des tests afin d’être sûre à 100%.
Source : amelioretasante.com
 votre commentaire
votre commentaire
-
Par Life Stance Academy le 15 Janvier 2018 à 08:19
Le traitement de l’érysipèle
L'érysipèle est une infection bactérienne qui affecte principalement la peau. Elle est similaire à un autre trouble de la peau, connu sous le nom de cellulite, même si cette dernière se produit dans les couches inférieures.
 L’érysipèle est une infection bactérienne qui affecte principalement la peau. Elle est similaire à un autre trouble de la peau, connu sous le nom de cellulite, même si cette dernière se produit dans les couches inférieures.
L’érysipèle est une infection bactérienne qui affecte principalement la peau. Elle est similaire à un autre trouble de la peau, connu sous le nom de cellulite, même si cette dernière se produit dans les couches inférieures.L’érysipèle est provoqué par la bactérie Streptococcus du groupe A, la même bactérie qui provoque la pharyngite streptocoque. L’infection produit de grandes plaques rouges sur la peau. En règle générale, elle affecte principalement la zone du visage et des jambes.
Les symptômes de l’érysipèle
Parmi les symptômes les plus emblématiques de l’érysipèle, on retrouve :
- La fièvre
- Le rhume
- Les frissons
- Un mal-être généralisé
- Des lésions cutanées, de couleur rouge, qui semblent gonflées et ont des rebords surélevés.
- Des ampoules peuvent également faire leur apparition dans la zone touchée, notamment lorsque l’érysipèle touche le visage, plus particulièrement le nez et les joues
Il n’est pas rare que l’érysipèle provoque une inflammation des glandes, ce qui peut entraîner le patient à expérimenter des douleurs importantes dans l’ensemble de son corps.
Les causes de l’érysipèle

Lorsque les bactéries du streptocoque du groupe A pénètrent dans la barrière externe de la peau, l’érysipèle fait son apparition. Nous devons préciser que des millions de bactéries vivent en ce moment même sur notre peau et qu’elles n’affectent pas sa santé. Mais lorsque les bactéries pénètrent dans la peau, via une plaie ou une blessure, elles peuvent y causer une infection.
Les conditions qui provoquent des lésions dans la peau, comme le pied d’athlète et l’eczéma, peuvent entraîner l’apparition de l’érysipèle. Ce phénomène peut également se produire lorsque la bactérie se propage dans les fosses nasales, ce qui a pour effet de provoquer une infection du nez et de la gorge.
Comment traiter l’érysipèle ?
Le traitement pharmacologique
Les streptocoques provoquent, dans la plupart des cas, l’apparition de l’érysipèle. Voilà pourquoi la pénicilline a été la première thérapie utilisée pour y faire face. Cette substance, lorsqu’elle est ingérée par voie orale ou injectée par voie intramusculaire, est suffisante pour traiter la plupart des cas d’érysipèle classique. Elle doit être administrée durant 5 jours pour traiter l’infection. Si aucune amélioration ne se produit, le traitement doit être prolongé.
Il est également possible d’utiliser de la céphalosporine de première génération, si le patient est allergique à la pénicilline. Les céphalosporines peuvent avoir une réaction croisée avec la pénicilline et doivent être utilisées avec précaution chez les patients ayant des antécédents d’allergie grave avec la pénicilline.
La clindamycine est également une option thérapeutique face à cette pathologie, même si les streptocoques du groupe B peuvent y être résistants. La couverture du Staphilococcus aureus n’est généralement pas nécessaire pour les infections typiques. Mais cette option doit être considérée chez les patients qui ne présentent pas d’amélioration avec la pénicilline ou qui présentent des formes atypiques d’érysipèle, comme l’érysipèle bulleux.
Certains scientifiques estiment que l’érysipèle faciale doit être traité avec un antibiotique résistant à la pénicillinase, comme la dicloxacilline ou la nafcilline. Ce traitement a pour objectif de couvrir une possible infection causée par la bactérie Staphilococcus aureus, mais aucune étude ne vient confirmer le bien-fondé de cette recommandation.
La roxithromycine et la pristinamycine sont extrêmement efficaces pour traiter l’érysipèle. De nombreuses études ont démontré que les médicaments contenant ces molécules sont bien plus efficaces et ont bien moins d’effets secondaires que les médicaments à base de pénicilline. La Food and Drug Administration (FDA), l’agence du médicament des Etats-Unis, n’a jamais délivré d’autorisation de mise sur le marché de ces médicaments dans le pays, mais il sont autorisés en Europe.
La FDA a approuvé trois autres antibiotiques, l’oritavancine (Orbactiv), la dalbavancine (Dalvance) et le tédizolid (Sivextro) pour le traitement des infections bactériennes aiguës affectant la structure de la peau. Ces molécules sont actives contre leStaphylococcus aureus, notamment dans les cas isolés de résistance à la méticyline, le Streptococcus pyogenes, leStreptococcus agalactiae et le Streptococcus anginosus, entre autres.
La plupart des personnes souffrant d’érysipèle peuvent être traitées à la maison, mais certaines doivent être hospitalisées afin de pouvoir guérir efficacement de leur pathologie cutanée. En fonction de la gravité de leur cas, le traitement qui leur sera administré pourra inclure des remèdes maison, des médicaments ou une intervention chirurgicale.
La chirurgie

La chirurgie n’est nécessaire que dans les cas où l’érysipèle a progressé très rapidement et qu’elle a provoqué la mort des tissus sains (nécrose). Une opération chirurgicale est alors nécessaire pour extraire les tissus morts. Si la majorité des cas d’érysipèle ne donnent pas lieu à des séquelles graves après l’utilisation d’une thérapie antibiotique adaptée, le traitement doit être rapide pour être efficace.
En plus de l’administration d’antibiotiques, le traitement de l’érysipèle requiert également :
Un traitement symptomatique des douleurs et de la fièvre
Ce traitement a pour but de diminuer les symptômes ressentis par le patient souffrant d’érysipèle, grâce notamment à :
- Des compresses froides
- Une hydratation permanente (ingestion orale si possible)
- Une élévation de l’extrémité affectée, utile pour réduire les inflammations et les douleurs
- Des bandages humides salins doivent être appliqués sur les lésions ulcérés et nécrosés et être changés toutes les 2 à 12 heures, en fonction de la gravité de l’infection
Des remèdes naturels contre l’érysipèle

- L’huile d’amande : l’huile de première pression à froid d’amande est l’une des manières les plus efficaces d’éliminer les taches rouges provoquées par l’érysipèle anesthésique. Après quelques applications d’huile d’amande, la peau va récupérer intégralement, comme si elle n’avait jamais souffert de lésions ou de taches.
- Le traitement à l’absinthe : lavez la zone affectée avec un thé d’absinthe deux fois par jour. Ensuite, prenez le médicament prescrit par le médecin. Le plus probable est que votre médecin vous aura prescrit des antibiotiques, qui sont très efficaces durant la période de bourgeonnement de la maladie.
- Le remède à la laitue : l’application de cataplasmes de laitue est un traitement naturel étonnamment efficace contre l’érysipèle. Assurez-vous de les stériliser avant de les appliquer.
- La cure de guimauve médicinale : vous pouvez également préparer des compresses de feuilles et de racines de guimauve médicinale, après avoir réalisé une décoction.
Un régime alimentaire adapté
Pour lutter contre l’érysipèle, nous vous recommandons d’ingérer une bonne quantité de fruits, environ 20% de votre alimentation quotidienne. Dans le même temps, vous devez absolument éviter les fritures et la viande. Vous pouvez les remplacer par du poisson et des oeufs. Vous devez maintenir ce régime alimentaire pendant 6 mois, en faisant des petites pauses régulières.
Références
Erysipelas Treatment & Management, MedScape, https://emedicine.medscape.com/article/1052445-treatment
Which treatment for erysipelas? Antibiotic treatment: drugs and methods of administering, PubliMed.gov. https://www.ncbi.nlm.nih.gov/pubmed/11319362
Erysipelas: Causes, symptoms, and treatment, Medical News Today, https://www.medicalnewstoday.com/articles/317973.php
Erisipela: causas, factores de riesgo, signos, síntomas, tratamiento, prevención, pronóstico, ePainAssist, https://www.epainassist.com/skin/erysipelas
Erysipelas, National Organization for Rare Disorders NORD, https://rarediseases.org/rare-diseases/erysipelas/
Image principale de © wikiHow.com
Source : amelioretasante.com
 votre commentaire
votre commentaire
-
Par Life Stance Academy le 12 Janvier 2018 à 10:47
7 conseils pour éviter la rétention de liquides
La pratique habituelle d'exercices physiques et un bon repos sont fondamentaux pour éviter la rétention de liquides, car ils favorisent leur élimination et nous aident à détoxifier l'organisme.

L’œdème, aussi connu sous le nom de rétention de liquides, est l’un des troubles qui a augmenté en nombre considérable ces derniers temps. Même s’il ne s’agit pas d’une maladie en tant que telle, son apparition déclenche une série de réactions qui, entre autres choses, peuvent alerter sur des pathologies plus graves, comme l’insuffisance rénale ou l’arthrite.
Elle a lieu quand les fluides du corps sont retenus dans les tissus, augmentant alors leur niveau d’inflammation et provoquant des difficultés au niveau circulatoire et lymphatique.
Son symptôme le plus courant est le gonflement des extrémités même si elle peut aussi générer des douleurs, une sensation de fatigue et des difficultés à exécuter certains mouvements.
La bonne nouvelle est qu’il existe certaines pratiques saines qui peuvent aider à prévenir son apparition quand elles sont effectuées régulièrement.
Dans cet article, nous voulons partager en détail avec vous les 7 principales pour que vous puissiez les connaître avant de souffrir de cette condition.
1. Augmentez votre consommation d’eau

Même si beaucoup ont du mal à ingérer suffisamment d’eau chaque jour, il est primordial de savoir que c’est l’une des habitudes les plus efficaces pour prévenir l’inflammation et l’excès de liquides dans les tissus.
L’eau n’augmente pas la quantité de fluides dans l’organisme, bien au contraire : elle soutient les fonctions rénales pour stimuler leur élimination à travers l’urine.
Son pouvoir détoxifiant et diurétique aide à éliminer les déchets qui voyagent dans le sang et qui, d’une certaine manière, influent sur ce trouble.
2. Réduisez votre consommation de sel
La consommation excessive de sel est l’un des facteurs lié à la rétention de liquides à l’âge adulte.
L’accumulation de sodium provoque un déséquilibre dans les niveaux d’électrolytes et influe sur l’altération des processus inflammatoires.
À cause de cela, il est essentiel de diminuer sa consommation dans les repas principaux et de tenir compte qu’il y en dans les aliments suivants :
- La charcuterie
- Les boîtes de conserve
- Les sauces et assaisonnements
- Le pop-corn
- Les fritures et snacks
- Les fromages
3. Évitez les vêtements trop ajustés

L’usage de vêtements près du corps est si courants que la plupart des gens ignorent les conséquences qu’ils ont pour la santé.
S’ils peuvent sembler inoffensifs, la pression qu’ils produisent sur le corps affecte la circulation sanguine et les processus qui impulsent l’élimination des liquides.
Ainsi, l’idéal est de choisir des tailles plus grandes ou des vêtements dont les matières ne serrent pas le corps.
4. Faites des exercices régulièrement
Adopter un programme d’exercices physiques est une bonne alternative pour prévenir la rétention de liquides et autres troubles liés.
Les mouvements exécutés pendant chaque activité peuvent aider à augmenter les fonctions circulatoires et lymphatiques, et ainsi, favoriser l’élimination des fluides et des déchets.
L’exercice a aussi des bienfaits sur la santé rénale, améliore la production d’urine et renforce les voies urinaires.
5. Réactivez la circulation sanguine

Les habitudes saines et quotidiennes, comme les massages et les douches froides, sont des thérapies simples pour stimuler la circulation sanguine face aux difficultés qu’elle présente à cause de la rétention de liquides.
Même s’il est facile de les ignorer ou de les confondre avec d’autres affections, les problèmes de drainage des fluides ont parfois un lien avec l’insuffisance circulatoire.
C’est pour cela que pour prévenir et traiter cette condition, il est nécessaire d’adopter des mesures qui favorisent une bonne circulation sanguine.
6. Dormez bien
Avoir une bonne qualité de sommeil influe aussi sur la prévention de l’œdème et autres affections inflammatoires.
Pendant la période de sommeil, les muscles se détendent, la circulation sanguine est plus facile et le corps entreprend des processus essentiels pour sa détoxification.
Cela promeut l’élimination des fluides contenus et au passage, augmente le niveau d’énergie pour une meilleure productivité.
7. Consommez plus de fruits et de légumes

La consommation quotidienne d’aliments frais comme les fruits et les légumes apportent au corps une grande quantité de bienfaits pour soulager l’œdème et l’inflammation.
Leurs apports en substances antioxydantes, eau, fibres et autres éléments essentiels améliorent le fonctionnement rénal et impulsent l’élimination des déchets.
De plus, leurs propriétés facilitent le contrôle de la pression artérielle élevée, les douleurs musculaires et autres affections en lien avec ce problème.
Vous avez peur de souffrir de cette condition ? Suivez ces conseils simples et vérifiez par vous-même qu’ils sont excellents pour votre santé.
Source : amelioretasante.com
 votre commentaire
votre commentaire
-
Par Life Stance Academy le 11 Janvier 2018 à 09:34
7 CHOSES QUE PEUVENT RÉVÉLER VOS MAINS SUR VOTRE SANTÉ
Si certains peuvent prédire l’avenir dans les lignes de la main, d’autres les utilisent pour rechercher certaines maladies. Le Dr Dervaux, médecin généraliste, liste les pistes de certaines maladies pouvant se lire sur les mains.
Un syndrome du canal carpien

Le syndrome du canal carpien désigne une affection causée par la compression du nerf médian dans le canal carpien.
"Le syndrome se manifeste pas des fourmillements puis une douleur, principalement dans les trois doigts du milieu" décrit le Dr Dervaux, auteur de Bilans santé personnalisés (aux éditons Dangles). Cette douleur peut survenir après la répétition fréquente d’un geste précis ou signifier le début d’une affection rhumatismale.
Un rhumatisme inflammatoire

Des douleurs dans les mains, des doigts déformés et gonflés, des articulations douloureuses, tous ces signes peuvent évoquer la présence d’un rhumatisme inflammatoire et, précisément, le site d’une atteinte de la polyarthrite rhumatoïde.
Chez certaines personnes, un gonflement des extrémités laisse présager un rhumatisme dégénératif. Ce type d’arthrose touche davantage les femmes.
Une maladie de Parkinson

L’observation des mains peut conduire également à la suspicion d’une maladie neurologique.
"Un tremblement des mains au repos peut évoquer la maladie de Parkinson. Généralement, ce tremblement disparaît quand la personne réalise un geste" décrit le Dr Dervaux, auteur de Soulager vos maux de tous les jours (aux éditions Dangles). "De plus, un spasme dans les mains ou un lâcher d’objet peut également inciter à rechercher une autre maladie neurologique" explique le médecin généraliste.
Un syndrome main-bouche
Un fourmillement dans les doigts, et autour de la bouche, un engourdissement sont autant de signes pouvant évoquer la survenue d’une spasmophilie bilatérale.
Une migraine accompagnée

Certaines personnes souffrent de migraine dite "accompagnée".
"Ces patients se plaignent de nombreux signes avant-coureurs de la migraine. Il peut s’agir de troubles de la vision ou même de fourmillements dans la main et autour de la bouche du côté où va apparaître la douleur" explique le Dr Dervaux. Et chez certains patients, ces symptômes ne provoquent finalement pas la migraine redoutée.
Une insuffisance respiratoire chronique

"Des phalangettes dites en spatule et des ongles dits en verres de montre évoquent une insuffisance respiratoire chronique " détaille le Dr Dervaux.
Ces signes sont souvent associés à une couleur bleutée des extrémités. Par ailleurs, des doigts avec un gonflement des dernières phalanges ou un hippocratisme digital doit faire évoquer un problème respiratoire ou cardiaque.
Une anémie

La couleur des mains a aussi sa signification.
Par exemple, des mains teintées jaunes peuvent faire penser à une maladie hépatique. "Dans ce cas, il est important de regarder la coloration de la conjonctive afin de déterminer s’il y a bien un dysfonctionnement ou si c’est simplement la coloration normale de la peau" conseille le Dr Dervaux. Une coloration très pâle de la peau peut également être un signe d’alerte. "Cette pâleur peut évoquer une anémie. Là aussi, il est nécessaire de comparer avec la couleur des conjonctives" détaille le médecin. Enfin, une pigmentation brunâtre des plis de la peau et des zones de flexions évoque, certaines fois, l’existence de la maladie d’Addison.
Publié par Johanna Amselem, journaliste santé et validé par Dr Jean-Loup Dervaux, médecin ORL
Source : medisite.fr
 votre commentaire
votre commentaire
-
Par Life Stance Academy le 10 Janvier 2018 à 09:04
10 symptômes précoces du diabète
que vous ne devriez pas ignorer
Avant d’apparaître en tant que tel, le diabète peut dévoiler certains symptômes que nous devons être en mesure de reconnaître afin d'obtenir un diagnostic précoce et d'accéder à un traitement.

Le diabète est une maladie silencieuse qui peut ne pas se détecter pendant de nombreuses années.
Elle est provoquée par l’augmentation du glucose dans le sang, soit parce que le corps ne produit pas assez d’insuline pour le traiter, soit parce qu’il y a développé une résistance à cette substance.
Ses manifestations se produisent graduellement et peuvent souvent être confondues avec d’autres maladies communes.
La gravité de cette maladie est que, lorsqu’elle se développe, elle peut interférer avec le fonctionnement d’organes vitaux tels que les reins, le cœur et le cerveau.
Pour cette raison, bien que certaines manifestations puissent sembler normales, il est important de faire attention à tous les signes qui pourraient nous avertir.
Dans cet article, nous voulons partager avec vous les 10 premiers signes associés au diabète afin que vous puissiez les prendre en compte dès maintenant.
1. Sentiment de fatigue

Une carence en insuline, ou une résistance à celle-ci, empêche les cellules d’absorber suffisamment de glucose pour donner de l’énergie au corps pendant ses fonctions.
Suite à cela, se crée un fort sentiment de fatigue physique et mental qui se prolonge souvent même si la personne se repose.
Derrière ce symptôme se cachent également des facteurs tels que le surpoids et l’obésité, la déshydratation et les déséquilibres de la pression artérielle.
2. Troubles du sommeil
Un mauvais contrôle du taux de sucre dans le sang est lié aux principaux troubles du sommeil et à la fatigue récurrente.
Les personnes atteintes de diabète de type 2 manifestent généralement des difficulté à s’endormir ou à subir un certain nombre d’interruptions pendant leur période de repos.
En même temps, il est essentiel de mentionner que nous avons plus de risques de souffrir de cette maladie quand la durée du sommeil est inférieure à 6 heures.
3. Bouche sèche et sensation de soif

Le glucose est l’un des principaux «carburants» de notre corps. Cependant, quand il n’est pas utilisé correctement, c’est l’une des causes de la déshydratation.
Cet état affecte l’activité des cellules dans tout le corps et, à son tour, réduit la production de salive et provoque une sécheresse dans la langue et la soif.
4. Miction fréquente
L’excès de glucose dans le sang force les reins à travailler deux fois pluspour le filtrer et, lorsqu’ils sont surchargés, cela augmente le besoin d’aller aux toilettes.
Cette substance empêche les toxines d’être filtrées correctement et interfère avec le travail du système urinaire.
5. Infections urinaires

Une autre manifestation courante du diabète sont les infections prolongées et répétitives des voies urinaires. Celles-ci se produisent parce que l’augmentation de la glycémie provoque un affaiblissement du système immunitaire.
Par conséquent, la production d’anticorps diminue et l’organisme est exposé à l’attaque de virus, de bactéries et de mycoses.
6. Cicatrisation lente
Les plaies ou les ulcères cutanés qui mettent trop de temps à guérir, ou qui ne guérissent pas, sont un signe très probable de l’accumulation de glucose dans le sang.
Les patients diabétiques doivent faire particulièrement attention à la cicatrisation des plaies cutanées, car, sans contrôle approprié, ils pourraient souffrir de complications postérieures.
7. Problèmes dans les pieds

Les pieds sont l’une des parties du corps qui peuvent le plus manifester les signes de diabète. Ceux-ci, en général, ont tendance à souffrir de difficultés circulatoires et de rétention d’eau.
Parfois, lorsque le diabète progresse sans contrôle, les pieds sont affectés au niveau des terminaisons nerveuses et peuvent souffrir d’engourdissements et de picotements en permanence.
8. Vision floue
La déshydratation subie par le corps à la suite de l’accumulation de glucose peut entraîner des difficultés de la vision.
La réduction des fluides affecte le cristallin des yeux et diminue leur capacité à se concentrer, en provoquant un effet « flou ».
9. Anxiété et faim

Lorsque le glucose ne pénètre pas de manière optimale dans les cellules, le «carburant» qui déclenche le fonctionnement de tous les organes du corps diminue.
Cette situation provoque une confusion dans le corps et, par conséquent, des signaux sont envoyés pour obtenir plus de sources d’énergie à travers la nourriture.
Cela signifie que, jusqu’à ce que l’accumulation de sucre soit contrôlée, il est inévitable de sentir de l’anxiété et le besoin de manger associé à cet état.
10. Peau sèche
En observant l’état de la peau, nous pouvons également soupçonner le diabète. Chez ces patients, un certain niveau de sécheresse se produit habituellement en raison de problèmes circulatoires et de la déshydratation associée.
Bien sûr, d’autres manifestations possibles doivent être prises en compte, car c’est un symptôme qui peut se produire à cause de beaucoup d’autres facteurs.
Reconnaissez-vous un ou plusieurs des symptômes mentionnés dans cet article ? Souffrez-vous d’un facteur à risque qui favorise le diabète ? Avant que la maladie ne progresse, consultez votre médecin pour recevoir un diagnostic et un traitement rapide.
Les symptômes peu connus du diabète sont souvent négligés parce qu’ils sont généralement associés à d’autres maladies. Si vous présentez ces symptômes, qu’ils soient isolés ou qu’ils surviennent tous en même temps, il est préférable de consulter un médecin pour écarter un possible risque de diabète.
Source : amelioretasante.com
 votre commentaire
votre commentaire
-
Par Life Stance Academy le 9 Janvier 2018 à 09:38
COMMOTION CÉRÉBRALE :
LES SIGNES QUI PEUVENT Y FAIRE PENSER
Une commotion cérébrale correspond à un choc traumatique direct sur le crâne, qui va provoquer un ébranlement et une altération du cerveau. Le cerveau, qui flotte dans du liquide céphalo-rachidien, est rattaché aux méninges et à la moelle épinière. Le choc entraîne des lésions microscopiques, non visibles sur les différents examens d’imagerie. Les examens sont normaux sur les différents niveaux du cerveau. Découverte des symptômes les plus fréquents qui découlent de ce choc avec le Dr Patrick Redond, neurologue à Bruxelles.
Une confusion, une désorientation
C’est-à-dire : suite à un coup sur la tête, la personne est abasourdie, ne sait plus donner l’heure, ni nommer l’endroit où elle se trouve.
Si le choc a été plus violent, elle peut avoir une perte de connaissance.
Pourquoi : "Le choc a ébranlé la substance réticulée activée, une partie du cerveau qui traite les informations qui nous rendent conscients. C’est l’un des signes cliniques dans la phase aiguë du traumatisme" explique le Dr Redond.
Que faire : en cas de choc sur le crâne, consulter son médecin traitant rapidement ou se rendre aux urgences pour réaliser une imagerie cérébrale. La commotion cérébrale est bien souvent bénigne et n’entraînera aucune séquelle.Une amnésie
C’est-à-dire : la commotion cérébrale peut amener une amnésie.
Il s’agit le plus souvent de l’oubli de l’incident. Si le choc a été plus important, cela peut entraîner une amnésie rétrograde : la personne ne se souvient plus des circonstances et des événements précédent l’événement.
Pourquoi : "Tout prêt de l’hippocampe, cette partie du cerveau qui gère en partie la mémoire, se trouve des neurones que l’on appelle "sub-thalamiques". Ils sont très sensibles à un manque d’oxygène. Le choc ébranle le cerveau au point de créer de petits problèmes de vascularisation, qui altèrent ces neurones. C’est l’un des signes cliniques dans la phase aiguë du traumatisme" explique le Dr Redond.
Que faire : en cas de choc sur le crâne, consulter son médecin traitant rapidement ou se rendre aux urgences pour réaliser une imagerie cérébrale. La commotion cérébrale est bien souvent bénigne et n’entraînera aucune séquelle.Des maux de tête
C’est-à-dire : la personne se plaint de céphalées dans les jours et les semaines qui ont suivi le choc.
Pourquoi : "Ce symptôme fait partie des signes post-traumatiques. Le cerveau va bien, mais des personnes vont commencer à se plaindre de maux de tête plus ou moins réguliers, liés à des facteurs psychologiques qui se sont rajoutés. Ils sont difficiles à traiter et peuvent durer plusieurs semaines, des mois, voire des années." explique le Dr Redond.
Que faire : en cas de choc sur le crâne, consulter son médecin traitant rapidement ou se rendre aux urgences pour réaliser une imagerie cérébrale. La commotion cérébrale est bien souvent bénigne et n’entraînera aucune séquelle.Une grande sensibilité au bruit
C’est-à-dire : la personne peut souffrir d’une sensibilité aux bruits importants.
Celle-ci pouvant par la suite se transformer en acouphènes.
Pourquoi : "Ce symptôme fait partie des signes post-traumatiques. Le cerveau va bien, mais des personnes vont commencer à se plaindre qu’elles ne supportent plus certains bruits ou développent des acouphènes, liés à des facteurs psychologiques qui se sont rajoutés. Les acouphènes sont difficiles à traiter et peuvent durer des années" explique le Dr Redond.
Que faire : en cas de choc sur le crâne, consulter son médecin traitant rapidement ou se rendre aux urgences pour réaliser une imagerie cérébrale. La commotion cérébrale est bien souvent bénigne et n’entraînera aucune séquelle.Des troubles de la concentration et de la performance
C’est-à-dire : cela se présente sous la forme de troubles de l’attention, de concentration ou de mémoire avec des difficultés à faire son travail, à réaliser les taches que la personne avait l’habitude de traiter efficacement auparavant.
Pourquoi : "Ce symptôme fait partie des signes post-traumatiques. Le cerveau va bien, mais certaine personnes vont commencer à avoir l’impression (liés à des facteurs psychologiques) de faire plus d’efforts pour réaliser une tache ou suivre leur travail. Cela crée de l’anxiété qui peut amener des troubles du sommeil. Si cela n’est pas pris en charge par un travail psychothérapeutique, cela peut aller jusqu’à la dépression et une certaine forme d’agoraphobie" explique le Dr Redond.
Que faire : en cas de choc sur le crâne, consulter son médecin traitant rapidement ou se rendre aux urgences pour réaliser une imagerie cérébrale. La commotion cérébrale est bien souvent bénigne et n’entraînera aucune séquelle.Publié par Florence Massin, journaliste santé et validé par Dr Patrick Redond, neurologue à BruxellesSource : medisite.fr votre commentaire
votre commentaire
-
Par Life Stance Academy le 8 Janvier 2018 à 10:37
5 raisons importantes de connaître le groupe sanguin
des membres de votre famille
Au-delà d'être utile lors d'une transfusion, connaître notre type de sang peut nous donner une série d'indices sur les possibles maux auxquels nous pouvons être plus enclins.

Il est bien connu que le type de sang est une information nécessaire en cas d’urgence médicale lorsqu’une transfusion est vitale.
Cependant, il y a d’autres raisons importantes pour lesquelles nous devrions connaître le type de sang de tous les membres de notre famille.
Comment sont classés les différents types de sang ?

Bien que la science médicale ne sache pas encore expliquer pourquoi il existe différents types de sang, la vérité est que nous en savons assez sur leur fonctionnement et leur composition.
Il existe quatre groupes sanguins, classés en fonction de la présence ou de l’absence de protéines sur la surface des globules rouges :
- A, ce groupe contient la protéine A.
- B, la caractéristique de ce groupe est de posséder la protéine B.
- AB, ce groupe se distingue parce qu’il présente les deux protéines.
- O, est le groupe qui ne réunit aucune des deux protéines.
D’autre part, il existe le facteur RH : si la protéine RH est présente dans le sang, le facteur RH est classé comme rhésus positif. L’absence de cette protéine donne lieu au rhésus négatif.
Notre type de sang se compose du groupe sanguin et du facteur RH. Par exemple, une personne avec un groupe sanguin A et en présence de RH aura un type sanguin A rhésus positif (A +).
Pourquoi devrions-nous connaître le groupe sanguin de nos proches ?
Comme nous l’avons déjà mentionné, en cas de transfusions et de dons, cela est crucial.
De plus, alors que les patients de tous les types de sang peuvent recevoir le type O-Rhésus négatif (O-), un patient O-Rhésus négatif ne peut obtenir que son propre type de sang.
Il existe également d’autres raisons médicales tout aussi importantes pour connaître notre groupe sanguin :
1. Détecter la prédisposition à la thrombose veineuse profonde

Il existe une prédisposition génétique claire des types sanguins A, B et AB à souffrir d’une thrombose veineuse profonde (TVP) ou de caillots de sang dans les jambes qui commencent comme des varices.
Ces caillots, s’ils ne sont pas correctement traités, peuvent atteindre les poumons et mettre notre vie en danger.
Après avoir analysé les données sur 66.000 personnes de plus de 30 ans, l’étude a montré que les personnes du groupe sanguin A, B et AB ont 40 % plus de risque de souffrir de thrombose veineuse profonde par rapport aux personnes appartenant au groupe sanguin O.
2. Savoir si quelqu’un de votre famille est sujet à des problèmes cardiaques
Selon des études, les personnes de type sanguin AB ont 23 % plus de risque de souffrir de maladies cardiaques par rapport aux personnes du groupe sanguin de type O.
- Les personnes appartenant groupe sanguin B ont un risque de 11%, tandis que celles du groupe sanguin A ont un risque de 5%.
- Une plus grande prédisposition au cholestérol a également été découverte chez les personnes de groupe sanguin A.
- D’autre part, les personnes appartenant au groupe sanguin O ont le plus faible risque de souffrir de crise cardiaque.
Heureusement, ces prédispositions génétiques peuvent être contrôlées en suivant un mode de vie sain et en prenant des mesures grâce à l’alimentation qui aide à minimiser les risques pour nous et notre famille.
3. Tendance à présenter certains types de cancer

Selon une étude réalisée en 2015, le risque de cancer de l’estomac est plus élevé chez les personnes avec du sang de type A, contrairement aux personnes de groupe sanguin O.
En revanche, les personnes du groupe sanguin O sont plus sujettes aux ulcères d’estomac.
D’un autre côté, avoir un groupe sanguin B ou AB augmente le risque de développer un cancer du pancréas.
4. Détecter des problèmes liés à la reproduction
Les femmes avec du sang de type O sont deux fois plus susceptibles d’avoir de faibles réserves ovariennes en raison des niveaux élevés de l’hormone FSH, ce qui peut conduire à l’infertilité.
En ce qui concerne la grossesse, chez les femmes enceintes, une incompatibilité avec le sang du fœtus peut survenir si elles n’ont pas la même RH (positive-négative).
Cela peut provoquer une réaction du corps de la femme comme si elle était allergique au fœtus, ce qui peut l’endommager. La solution est un médicament injectable.
5. Planifiez l’alimentation de votre famille

Il n’y a pas de résultats concluants sur la possibilité d’améliorer la santé en suivant un régime en fonction du groupe sanguin.
Cependant, les personnes qui ont essayé ce régime témoignent de résultats favorables lors d’une perte de poids et pour maintenir leurs niveaux d’énergie.
Le régime comprend les éléments suivants :
- Type O : Vous pouvez manger de la viande, du poisson, des fruits et des légumes. Il est recommandé de limiter la consommation de céréales, de légumineuses et de légumes.
- Type A : Les meilleurs aliments pour ce type sont les légumes, le tofu, le poisson, les fruits de mer, les céréales, les haricots et les fruits. Il est conseillé de limiter la consommation de viande, de produits laitiers, de citron et de blé.
- Type B : Toutes les viandes sont recommandées, sauf le poulet. Il est également conseillé de consommer des produits laitiers, des haricots, des céréales et des légumes.
- Type AB : Vous pouvez manger du poisson et des fruits de mer, des produits laitiers, des haricots, des fruits et des légumes, le tout avec modération en évitant les viandes rouges.
Grâce aux changements qui se produisent dans l’ADN des cellules cancéreuses qui passent dans notre flux sanguin, un simple test pourrait nous permettre de détecter les tissus touchés par des tumeurs dans les années à venir.
Source : amelioretasante.com
 votre commentaire
votre commentaire
-
Par Life Stance Academy le 5 Janvier 2018 à 10:03
Traiter le syndrome de l’intestin irritable à l’aide d’une infusion
au gingembre et à la camomille
Grâce aux propriétés antispamodiques et anti-inflammatoires de ses ingrédients, cette infusion est très efficace pour détendre l'intestin et soulager toute sorte de gêne digestive.

Le syndrome de l’intestin irritable, également connu sous le nom de colon irritable, est une maladie qui se caractérise par des périodes de ballonnements et par des changements dans le transit intestinal, alternant entre des épisodes de constipation et des épisodes de diarrhée.
La cause exacte n’est pas définie, mais il semblerait que ce syndrome soit étroitement lié à des facteurs d’ordre psychologique tels que le stress, l’anxiété et la nervosité.
De plus, ce syndrome a également un lien avec les changements hormonaux, les intolérances alimentaires et une prédisposition génétique.
Bien que ce syndrome ne soit pas considéré comme un problème grave, ceux qui en souffrent cherchent généralement un traitement, car certains symptômes affectent le mode de vie et, dans certains cas, mènent à des complications.
Heureusement, en plus des conseils médicaux, il existe des remèdes d’origine naturelle dont les propriétés réduisent la sévérité des symptômes, et contribuent ainsi à surmonter la maladie.
Parmi ces remèdes, se trouve l’infusion médicinale au gingembre et à la camomille, laquelle est recommandée pour optimiser la digestion et réduire l’inflammation.
Vous voulez goûter ? Découvrez la recette !
Une infusion au gingembre et à la camomille pour soulager le syndrome de l’intestin irritable
La racine de gingembre et les fleurs de camomille sont tous deux des aliments très valorisés depuis l’antiquité en raison de leurs nombreux bienfaits médicinaux, notamment en ce qui concerne la santé digestive.
Les deux ingrédients contiennent des substances actives ayant des effets anti-inflammatoires, analgésiques et désintoxiquants, effets qui optimisent l’activité intestinale, en réduisant les gênes occasionnées par l’intestin irritable.
Ce sont des aliments doux pour l’estomac qui, en régulant le pH, neutralisent la production excessive d’acides afin d’éviter l’irritation de la muqueuse intestinale.
Les bienfaits du gingembre

Le principal composant actif du gingembre est le gingérol. C’est cette substance qui confère le goût piquant du gingembre, substance qui possède des propriétés anti-inflammatoires, analgésiques et digestives.
- Depuis des siècles, le gingembre est utilisé comme un remède alternatif contre la digestion lourde, car il facilite l’absorption des nutriments et favorise l’élimination des déchets accumulés dans le colon.
- Il contient de l’oléorésine, une substance qui lui confère des propriétés antiacides, laxatives, et anti-spamodiques.
- C’est un carminatif naturel, c’est à dire qu’il contribue à freiner la production excessive de gaz.
- Il améliore la circulation du sang et, au passage, favorise l’expulsion des toxines qui voyagent à travers le flux sanguin.
- C’est l’un des meilleurs remèdes naturels contre les nausées, l’acidité et le reflux.
Les bienfaits de la camomille

Les fleurs de camomille sont utilisées dans la médecine alternative comme complément contre les douleurs, l’inflammation abdominale et les problèmes de transit intestinal.
- Elle contient des substances actives telles que les acides organiques, les terpènes, et les alcools qui lui confèrent des propriétés anti-inflammatoires et calmantes.
- La camomille est idéale pour réduire les ballonnements causés par l’intestin irritable et, au passage, contribue à réguler le pH de tout le système digestif.
- Elle contrôle la diarrhée et la constipation, et aide à réduire l’accumulation de gaz.
- Elle a des propriétés anti-spamodiques et antiacides, propriétés idéales pour réduire la sensation d’aigreur et de lourdeur.
- Elle accélère le processus de récupération des tissus, notamment en cas d’irritation de la muqueuse gastrique et en cas d’ulcères.
Comment préparer une infusion au gingembre et à la camomille ?

Cette infusion est un remède naturel qui contribue à diminuer les symptômes désagréables du syndrome de l’intestin irritable.
Cependant, malgré ses bienfaits, elle doit se consommer de manière modérée, car les excès de gingembre peuvent provoquer des réactions contraires.
Les ingrédients
- 2 verres d’eau (500 ml)
- 1 cuillère de gingembre râpé (5 g)
- 1 cuillère de fleurs de camomille (10 g)
- 2 cuillères de miel d’abeilles (50 g – optionnel)
- Des glaçons (optionnel)
La préparation
- Faites bouillir l’eau dans une casserole.
- Une fois l’eau portée à ébullition, ajoutez la racine de gingembre râpée et les fleurs de camomille.
- Réduisez le feu, et laissez les plantes infuser pendant 2-3 minutes.
- Ensuite, laissez reposer à température ambiante pendant 10-15 minutes.
- Passez la préparation au tamis, et sucrez-la avec du miel d’abeilles.
- Ajoutez des glaçons.
Le mode de consommation
- Buvez une tasse à jeun, puis une deuxième tasse en milieu d’après-midi.
- Faites-le au moins trois fois par semaine.
Vous luttez contre les symptômes du colon irritable ? Vous avez une digestion lourde ou des problèmes de constipation ? Si c’est le cas, préparez cette boisson naturelle, et vous vérifierez par vous-même ses bienfaits pour votre santé intestinale.
Évidemment, pour de meilleurs résultats, assurez-vous de maintenir une alimentation saine, modérée en graisses et en aliments irritants.
Source : amelioretasante.com
 votre commentaire
votre commentaire
-
Par Life Stance Academy le 4 Janvier 2018 à 09:35
Des facteurs surprenants à l’origine de la constipation
Saviez-vous que le stress, un mode de vie sédentaire, ou une mauvaise alimentation sont des facteurs pouvant être à l’origine des problèmes de constipation, ainsi que d'autres problèmes digestifs ?

Il est fréquent d’associer les problèmes de constipation à une mauvaise alimentation ou à la génétique. Toutefois, certains facteurs exercent une influence sur ce trouble, lesquels vont sans aucun doute vous surprendre.
Voyons quels sont les causes méconnues à l’origine de la constipation, afin de pouvoir résoudre ce problème une bonne fois pour toutes sans avoir recours à des laxatifs.
Une constipation aigüe ou chronique
À l’heure de diagnostiquer et de traiter la constipation, il est fondamental d’identifier s’il s’agit d’un trouble ponctuel, causé par une situation temporaire, ou bien s’il s’agit d’un problème de santé qui perdure depuis des années.
En cas de constipation aigüe, certains remèdes naturels peuvent s’avérer très efficaces dès le premier jour :
- les graines de chia
- les graines de lin
- les prunes séchées
- le kiwi
- la pomme avec sa peau
- le plantain psyllium
- l’agar-agar
En revanche, si vous souffrez d’une constipation chronique, analysez les facteurs que vous découvrirez dans cet article, afin de déterminer lequel d’entre eux peut exercer une influence sur vous.
Les facteurs à l’origine de la constipation
1. La nervosité et le stress

Lorsque nous sommes stressés ou agités émotionnellement par une situation que nous ne parvenons pas à supporter, le système nerveux change, ce qui influence de manière négative le fonctionnement général de notre organisme.
Nos nerfs affectent notre santé à un point inimaginable.
Dans ces cas-là, la solution n’est pas de prendre des laxatifs, mais d’équilibrer le système nerveux en suivant les conseils suivants :
- une alimentation variée, riche en fruits et en légumes crus, en aliments complets et en graisses de bonne qualité (avocat, fruits secs, graines, huile d’olive, huile de coco, etc.)
- Des compléments qui régulent le système nerveux (la levure de bière, la germe de blé, le pollen, la spiruline, le magnésium, etc.)
- les plantes médicinales relaxantes : la mélisse, la passiflore, la valériane, le tilleul)
- les thérapies et les exercices relaxants (les massages, le yoga, le tai chi, les étirements, les danses, etc.)
2. Une carence en protéines
Ce facteur est l’un des plus méconnus : une alimentation pauvre en hydrates de carbone et en protéines peut être à l’origine de la constipation, même si vous consommez des fibres.
Cela peut constituer un problème pour les végétariens ou les vegans qui n’ont pas une alimentation équilibrée. Toutefois, la solution n’est pas de se mettre à consommer beaucoup de protéines, mais de chercher des sources de bonne qualité.
De nombreux aliments d’origine végétale contiennent des protéines :
- les légumes
- les fruits secs
- les graines
- l’avocat
- les céréales complètes
3. Une consommation de viande trop importante

À l’inverse, une alimentation trop riche en viande et en charcuterie favorisent également la constipation, notamment si vous consommez des graisses de mauvaise qualité (la friture, les plats préparés) et peu de fibres végétales.
De plus, une viande riche en graisses (la viande rouge, la charcuterie) enflamme l’intestin et peut causer un cancer.
4. Une déshydratation permanente
Boire peu d’eau est nuisible pour la santé et peut causer de nombreux troubles tels que, par exemple, la constipation.
Pour évacuer les selles, l’organisme a besoin d’un certain degré d’hydratation. Lorsque les selles ont la forme de petites boules, il est très probable que la cause soit la déshydratation.
5. Un taux d’œstrogènes élevé chez la femme

Chez la femme, le taux hormonal d’œstrogènes peut avoir un lien avec une constipation chronique.
Pour le vérifier, observez si ce trouble disparaît quelques jours avant d’avoir vos règles et même pendant vos règles, car à ce moment-là le taux d’œstrogènes est très bas.
L’un des meilleurs remèdes pour réguler le taux d’œstrogènes est l’arbre au poivre, lequel peut se prendre sous forme d’infusion ou de comprimés.
6. Un mode de vie sédentaire
Le manque d’exercice et le fait de passer la plus grande partie de la journée assis affectent de façon très négative les mouvements péristaltiques intestinaux.
Il faut bouger tous les quelques instants, et pratiquer une activité physique plus intense, au moins deux fois par semaine.
7. Un abus de laxatifs et de médicaments

Les laxatifs irritants et quelques types de médicaments détruisent la flore bactérienne délicate de l’intestin, et modifient complètement leur fonction.
Dès que cela est possible, vous devez remplacer ces médicaments par des alternatives naturelles et non irritantes, tout en prenant pendant quelques temps des compléments pour régénérer la flore intestinale.
8. Un foie fragile
Lorsque le foie ne fonctionne pas pour une quelconque raison, une maladie hépatique ou bien un excès de toxines dans l’organisme, les sels biliaires empêchent une bonne fonction intestinale.
Certains remèdes sont très bénéfiques :
- le chardon-marie
- le boldo
- l’artichaut
- le jus de citron avec de l’huile d’olive à jeun
Il serait également utile, qui plus est, de faire une cure détox de façon périodique.
Source : amelioretasante.com
 votre commentaire
votre commentaire
-
Par Life Stance Academy le 3 Janvier 2018 à 09:48
8 symptômes de la pneumonie que vous ne pouvez pas ignorer
Des infections peuvent affecter les poumons très facilement, notamment chez les personnes qui ont un faible système immunitaire. C’est pourquoi il est nécessaire de prévenir ces infections avec des soins adaptés.

La pneumonie est une maladie infectieuse qui attaque directement les poumons.
Cette maladie touche plus régulièrement les personnes qui ont un faible système immunitaire, comme c’est le cas chez les personnes âgées ou les jeunes enfants.
L’évolution de la pneumonie peut causer différents problèmes de santé. C’est pourquoi, il est important de la détecter le plus tôt possible.
Si vous désirez connaître les symptômes de la pneumonie, vous trouverez toutes les réponses dans cet article. Ne manquez pas ça !
La pneumonie, qu’est-ce que c’est ?
Les poumons réalisent l’un des processus les plus importants du corps humain qui est la respiration : ils distribuent l’oxygène, et expulsent le dioxyde de carbone qui se trouve dans le corps.
La pneumonie est une infection pulmonaire ; elle peut toucher un seul poumon ou bien les deux.
Les poumons d’un patient atteint d’une pneumonie se remplissent de liquide et de pus, ce qui provoque des difficultés respiratoires considérables : l’oxygène diminue, et le dioxyde de carbone s’accumule dans le corps, mettant ainsi en danger la vie du patient.
Quelles sont les causes de la pneumonie ?

Habituellement, la pneumonie est causée par des microbes, des bactéries, des virus ou des champignons qui peuvent être contractés de nombreuses façons :
- des bactéries et des virus qui se trouvent dans le nez, dans la bouche ou dans les sinus paranasaux et qui se distribuent vers les poumons
- l’inhalation de microbes
- l’inhalation d’aliments, de liquides ou de sécrétions, entre autres
- une infection à pneumocoque
- des complications d’une grippe
- une infection fongique
Quels sont les symptômes de la pneumonie ?
1. Des frissons

Normalement, les personnes atteintes d’une pneumonie ont des frissons plusieurs fois dans la journée, frissons qui durent généralement 30-60 minutes.
2. De la fièvre et de la toux
Ces symptômes sont généralement les deuxièmes symptômes constatés chez les patients atteints d’une pneumonie : de la fièvre constante qui atteint les 40 degrés, une sensation de malaise général et de la toux.
- La toux peut être accompagnée de mucus et de flegme de couleur marron-rougeâtre ou jaune-verdâtre, et dans certains cas, de mucus avec du sang.
- La fièvre et la toux peuvent être précédées d’une infection de la gorge.
3. Des difficultés respiratoires

Cela s’explique par la faible quantité d’oxygène que le corps reçoit lorsqu’il souffre d’une maladie telle que la pneumonie. Cela est d’autant plus considérable lorsque le patient effectue une activité qui demande un effort, tel que monter des escaliers, marcher rapidement ou lever beaucoup de poids.
En plus des difficultés respiratoires, les respirations peuvent être rapides et superficielles.
4. Des douleurs lors de l’inspiration
Généralement, les patients atteints d’une pneumonie souffrent de douleurs lorsqu’ils inspirent. Cela est dû à l’inflammation de la plèvre, plus connue sous le nom de pleurésie.
5. Des engourdissements et les extrémités qui changent de couleur

Le manque d’oxygène dans le corps peut causer une sensation de froid, une inflammation et des engourdissements. Les parties du corps touchées sont :
- les lèvres
- la langue
- les extrémités
- les doigts
- le nez
De plus, il est possible d’observer un changement de couleur dans toutes ces parties du corps, lesquelles deviennent alors bleues ou violacées.
6. Des douleurs articulaires
Les patients qui souffrent d’une pneumonie peuvent aussi avoir des douleurs articulaires continuelles en raison de la faible quantité d’oxygène qui circule dans le corps.
7. De la confusion

Dans certains cas, notamment chez les personnes âgées, la pneumonie provoque des changements mentaux qui génèrent, par exemple, de la confusion ou de la désorientation.
8. Le syndrome de l’ongle blanc
Également connu sous le nom de leuconychie, ce symptôme peut indiquer une intoxication par produits chimiques, une maladie cardiaque, une pneumonie ou une hypoalbuminémie.
En plus des principaux symptômes cités, d’autres signes peuvent apparaître :
- une transpiration excessive et une peau collante ;
- une fatigue et un manque d’énergie.
Si vous avez plusieurs de ces symptômes, nous vous conseillons vivement de vous rendre chez votre médecin de confiance pour qu’il vous prescrive les examens nécessaires. Vous pourrez ainsi commencer le traitement adapté à votre maladie.
Source : amelioretasante.com
 votre commentaire
votre commentaire
-
Par Life Stance Academy le 2 Janvier 2018 à 10:27
Trouble obsessionnel compulsif (TOC)
Le trouble obsessionnel compulsif (TOC), également connu sous le nom de névrose obsessionnelle compulsive, est un trouble psychiatrique qui consiste à ce que les personnes génèrent des pensées, des sentiments, des idées, des obsessions et des comportements répétitifs qui les poussent à réaliser une action à répétition. C'est ce que l'on appelle pulsions.

Par conséquence, les personnes qui souffrent de TOC sont soumis à des crises d’anxiété et des crises d’angoisse lorsque quelque chose les dérange et qui les empêche de réaliser leurs rituels obsessionnels qu’elles répètent chaque jour. C’est pourquoi leur attitude est très différente en comparaison de la société qui les entoure.
Les causes

On estime souvent qu’environ 2 % de la population souffre de TOC. Généralement les symptômes se développent chez des personnes qui ont entre 20 et 40 ans, voire un peu plus. Parmi les différentes théories médicales ou explications scientifiques, on ne connaît pas encore les causes exactes, mais il a été prouvé que certaines anomalies cérébralesles généraient.
De plus, les personnes atteintes de TOC souffrent de tics, c’est-à-dire, des mouvements involontaires qui se produisent lors de la contraction de différents muscles du corps. Bien qu’il s’agisse de maladies différentes, ils sont liés au syndrome de Tourette ; toutefois, c’est une conclusion partielle et pas entièrement vraie.
Les symptômes

Parmi les plus importants se trouvent, par exemple, les pensées obsessionnelles qui sont des images répétitives et persistantes, produites par l’esprit. Et même si la personne essaie de les ignorer, ils provoquent une telle anxiété, qu’elle ressent le besoin incontrôlable de les réaliser.
Les obsessions peut être identifiées de quatre manières :
- Interrogatives (besoin de vérifier à répétition certaines choses).
- Peurs ou phobies (croire que l’on souffre de déformations du corps ou que l’on a contracté des germes).
- Pulsions (agressives ou sexuelles).
- Idées obsessives (besoin d’ordre, de symétrie, de questions religieuses, de temps, entre autres).
Par rapport à ce qui précède, des pulsions se manifestent également. Ce sont des actes mentaux lors desquels le patient commence à répondre d’une idée obsessive. Aussi répètent-ils plus d’une fois ce comportement sans jamais se sentir satisfaits.
Diagnostic

Le comportement du patient doit indiquer si les deux symptômes prennent la majeure partie du temps de la journée, ou s’ils provoquent des angoisses significatives qui affectent ses activités quotidienne. De la même manière, les obsessions ne sont pas des conséquences de traitements pharmacologiques. Elles ne sont pas non plus liées à d’autres troubles psychiatriques.
Le diagnostic doit également indiquer si la personne a des antécédents familiaux du même trouble ou s’il y a un lien avec des gestes du corps involontaires. Enfin, les spécialistes peuvent évaluer les patients grâce à des questionnaires tels que l’Echelle obsessive compulsive de Yale-Brown, entre autres.
Traitement du trouble obsessionnel compulsif
Les TOC se contrôlent principalement grâce à une thérapie comportementale et cognitive (TCC) lors de laquelle, le patient est confronté à des situations qui amènent, délibérément, à des pensées obsessives, afin qu’il commence à contrôler son anxiété et son urgence de réaliser l’acte impulsif.
Il existe également un traitement psychopharmacologique qui inclut des antidépresseurs. Ainsi, on apporte une éducation psychologique aux patients et à leurs proches, ainsi qu’un entraînement constitué d’activités sociales et de savoir-faire.
Source : amelioretasante.com
 votre commentaire
votre commentaire Suivre le flux RSS des articles de cette rubrique
Suivre le flux RSS des articles de cette rubrique Suivre le flux RSS des commentaires de cette rubrique
Suivre le flux RSS des commentaires de cette rubrique
Choisis ta vie !